कुछ की विशेषता पैथोलॉजिकल परिवर्तनों का सही आकलन करने के लिए नेत्र रोग, आपके पास संरचना का एक सामान्य विचार होना चाहिए नेत्रगोलकऔर इसके द्वारा किए जाने वाले कार्यों की विशेषताएं।
आंख की संरचना की एक विशिष्ट विशेषता पारदर्शी ऊतकों की उपस्थिति है जिसके माध्यम से प्रकाश स्वतंत्र रूप से प्रवेश करता है। नेत्रगोलक गोलाकार होता है। यह एक प्रोटीन (या प्रोटीन) और कॉर्निया से घिरा होता है। पहले में घने बंडल प्रोटीन फाइबर होते हैं और पारदर्शी नहीं होते हैं। आंख के सामने एक खिड़की जैसा दिखता है - एक गोल क्षेत्र जो कॉर्निया (कॉर्निया) से ढका होता है, जिसमें एक गोलाकार आकृति होती है और कांच जैसा दिखता है। विचाराधीन वस्तुओं से परावर्तित प्रकाश की किरणें कॉर्निया के माध्यम से प्रवेश करती हैं और आंख के आंतरिक ऊतकों तक पहुंचती हैं, जबकि कॉर्निया में एक स्पष्ट अपवर्तक शक्ति होती है।
कॉर्निया से गुजरने के बाद, प्रकाश किरण रंगहीन पारदर्शी पदार्थ से भरी आंख के पूर्वकाल कक्ष से होकर गुजरती है। इस कक्ष की पिछली दीवार परितारिका (आंखों का रंग इसमें कुछ पिगमेंट की उपस्थिति पर निर्भर करती है) द्वारा बनाई गई है, जिसके केंद्र में एक गोल छेद (पुतली) होता है। परितारिका में मांसपेशियां आसपास के स्थान की रोशनी की डिग्री के आधार पर अपने व्यास को बढ़ाती या घटाती हैं। पुतली से गुजरने के बाद, प्रकाश लेंस में प्रवेश करता है - एक लेंटिकुलर पारदर्शी गठन, जो इसके गुणों और कार्यों में एक आवर्धक कांच से मेल खाता है। लेंस की वक्रता इसके किनारों से जुड़ी महीन मांसपेशियों के संकुचन के कारण बदल जाती है।
प्रकाश पुंज फिर कांच के हास्य से होकर गुजरता है, जो आंख के भीतरी कक्ष को भर देता है। इस पदार्थ में एक पारदर्शी तरल और बेहतरीन रेशे होते हैं। उन्हें पास करने के बाद, प्रकाश रेटिना से टकराता है - एक प्रकाश-संवेदनशील ऊतक। इसके बाहरी भाग में विशेष कोशिकाएँ होती हैं जो शंकु और छड़ की तरह दिखती हैं। इस मामले में, पूर्व रंग धारणा प्रदान करता है, और बाद वाला - प्रकाश धारणा, रात्रि दृष्टि के लिए भी जिम्मेदार है। जब प्रकाश रेटिना से टकराता है, तो उसमें प्रकाश-रासायनिक प्रकृति की एक अत्यंत जटिल प्रक्रिया प्रारंभ हो जाती है। नतीजतन, शंकु और छड़ें उत्तेजित होती हैं, संकेत रेटिना के साथ ऑप्टिक तंत्रिका तक और आगे सेरेब्रल कॉर्टेक्स (उच्च दृश्य केंद्र) के पश्चकपाल भाग में प्रेषित होता है।
नेत्रगोलक में रोग संबंधी परिवर्तनों की अनुपस्थिति में, दृश्य तीक्ष्णता को सामान्य माना जाता है (अर्थात 1 के बराबर)। अपवर्तन की प्रक्रिया में, प्रकाश किरणें रेटिना की सतह पर विचाराधीन वस्तुओं की एक कम छवि को "आकर्षित" करती हैं। यह उल्टा निकलता है, लेकिन हम देखते हैं दुनियाउच्च दृश्य केंद्र के कार्य के कारण सामान्य स्थिति में। यदि प्रकाश किरणों का केंद्र बिंदु रेटिना की सतह पर स्थित होता है, तो दृश्य तीक्ष्णता सामान्य होती है। अन्य मामलों में, छवि धुंधली, धुंधली हो जाती है - मायोपिया या हाइपरोपिया होता है।
आज ज्ञात सभी नेत्र रोगों को संक्रामक और गैर-संक्रामक के रूप में वर्गीकृत किया जा सकता है। पहला समूह उन बीमारियों का प्रतिनिधित्व करता है जो आंखों में रोगजनक सूक्ष्मजीवों के प्रवेश के बाद विकसित होती हैं, और दूसरा - दर्दनाक क्षति, आनुवंशिक प्रवृत्ति, अंतःस्रावी विकार, आदि और गैर-संक्रामक प्रकृति के परिणामस्वरूप होने वाली बीमारियां।
संक्रामक नेत्र रोग
ब्लेफेराइटिस
यह बीमारी ऊपरी या निचली पलक के किनारे पर स्थानीयकृत सूजन का केंद्र है (कभी-कभी सूजन दोनों पलकों के किनारों को प्रभावित करती है)। ब्लेफेराइटिस के विकास के कारणों में लंबे समय तक कास्टिक पदार्थों, वाष्पशील तरल पदार्थ, धुएं (खतरनाक काम में काम करते समय), शरीर में संक्रमण के एक पुराने फोकस की उपस्थिति, या पलकों को मामूली आघात के बाद संक्रमण हो सकता है। . इस रोग के 3 रूप होते हैं - सरल, अल्सरेटिव और स्केली।
साधारण ब्लेफेराइटिस पलकों के किनारों का लाल होना है जो आसपास के ऊतकों तक नहीं फैलता है और हल्की सूजन के साथ होता है। रोगी की आँखों में अप्रिय संवेदनाएँ होती हैं ("एक धब्बा लग गया है", "एक बरौनी मुड़ी हुई है")। ठंडे पानी से धोने के बाद भी ये लक्षण बने रहते हैं। पलकों की गति की आवृत्ति धीरे-धीरे बढ़ जाती है (रोगी बार-बार झपकना शुरू कर देता है), आंख के अंदरूनी कोनों से झागदार या प्यूरुलेंट डिस्चार्ज देखा जा सकता है।
खोपड़ी ब्लेफेराइटिस ध्यान देने योग्य सूजन और पलकों के किनारों की स्पष्ट लालिमा द्वारा प्रकट होता है। रोग के इस रूप की एक विशेषता विशेषता भूरे या हल्के पीले रंग के तराजू का निर्माण है, जो रूसी के समान है, पलकों पर (पलकों की जड़ों पर)। जब एक कपास झाड़ू के साथ यंत्रवत् हटा दिया जाता है, तो त्वचा पतली हो जाती है और थोड़ा खून बहता है। रोगी को पलकों में तेज खुजली महसूस होती है, आंख में विदेशी शरीर होने की शिकायत हो सकती है और पलक झपकते ही दर्द हो सकता है। उन्नत मामलों में, पलकों में दर्द बढ़ जाता है, जिससे रोगी को अधिकांश दिन अंधेरे कमरे में बिताने के लिए मजबूर होना पड़ता है। यह दृश्य तीक्ष्णता को कम कर सकता है।
अल्सरेटिव ब्लेफेराइटिस इस बीमारी का सबसे गंभीर रूप है। यह ऊपर वर्णित क्लासिक लक्षणों से शुरू होता है। फिर मरीज की हालत काफी बिगड़ जाती है। अल्सरेटिव ब्लेफेराइटिस का एक विशिष्ट संकेत पलकों की जड़ों में सूखे मवाद की उपस्थिति है। परिणामी क्रस्ट के कारण पलकें आपस में चिपक जाती हैं। इन्हें हटाना बहुत मुश्किल होता है, क्योंकि सूजन वाली त्वचा को छूना काफी दर्दनाक होता है। प्युलुलेंट क्रस्ट्स को खत्म करने के बाद, पलकों पर छोटे-छोटे छाले रह जाते हैं। यदि समय पर उपचार शुरू नहीं किया जाता है, तो वे बहुत धीरे-धीरे ठीक हो जाते हैं, जबकि पलकों की वृद्धि केवल आंशिक रूप से ही बहाल होती है। बाद में, अप्रिय जटिलताएं हो सकती हैं - पलकों के विकास की दिशा का उल्लंघन, उनका नुकसान, साथ ही साथ अन्य नेत्र रोग (उदाहरण के लिए, नेत्रश्लेष्मलाशोथ) संक्रमण के आगे प्रसार के कारण होता है।
ऑप्टिक तंत्रिका की सूजन
यह रोग एक भड़काऊ प्रक्रिया है, जिसका फोकस अंतर्गर्भाशयी क्षेत्र में स्थानीयकृत है। नेत्र - संबंधी तंत्रिका... सबसे अधिक बार, रोग का कारण मेनिन्जाइटिस के साथ एक अवरोही संक्रमण की दृष्टि के अंगों में प्रवेश है, साइनसाइटिस के गंभीर रूप या पुरानी ओटिटिस मीडिया। कम सामान्यतः, ऑप्टिक तंत्रिका की सूजन एक गैर-संक्रामक प्रकृति की होती है और एक सामान्य एलर्जी प्रतिक्रिया या रासायनिक विषाक्तता की पृष्ठभूमि के खिलाफ विकसित होती है।
रोगी की स्थिति की गंभीरता और रोग के विकास की प्रकृति इस विकृति के कारणों पर निर्भर करती है। उदाहरण के लिए, तेजी से काम करने वाले विष के साथ विषाक्तता के मामले में, एक तेजी से हार विकसित होती है। नेत्र - संबंधी तंत्रिका(जहरीले पदार्थ के अंतर्ग्रहण के कुछ घंटों के भीतर)।
आमतौर पर इस विकृति के परिणाम अपरिवर्तनीय होते हैं। संक्रामक प्रक्रियाओं को संकट के लक्षणों के क्रमिक विकास की विशेषता है - कई दिनों या हफ्तों में।
ऑप्टिक तंत्रिका की सूजन के पहले लक्षण दृश्य तीक्ष्णता में कमी (बिना किसी स्पष्ट कारण के), दृश्य क्षेत्र की सीमाओं में बदलाव और स्पेक्ट्रम के कुछ रंगों की बिगड़ा हुआ धारणा है। नेत्र विज्ञान परीक्षा से ऑप्टिक तंत्रिका सिर के दृश्य भाग में हाइपरमिया, एडिमा, धुंधली रूपरेखा, ओकुलर धमनियों की सूजन और नसों की लंबाई में वृद्धि जैसे विशिष्ट परिवर्तनों का पता चलता है।
यदि सूजन के प्राथमिक फोकस का समय पर पता नहीं लगाया जाता है, तो रोग बढ़ता है। ऑप्टिक तंत्रिका डिस्क की हाइपरमिया बढ़ जाती है, सूजन बढ़ जाती है।
थोड़ी देर बाद, यह आसपास के ऊतकों के साथ विलीन हो जाता है। कभी-कभी रेटिना के अंदर सूक्ष्म रक्तस्राव, कांच के शरीर की अस्पष्टता का निदान किया जाता है।
ऑप्टिक तंत्रिका की सूजन के हल्के रूपों को पूरी तरह से ठीक किया जा सकता है (यदि समय पर चिकित्सा शुरू की जाती है)। प्रतिरक्षा प्रणाली को उत्तेजित करने और एंटीबायोटिक दवाओं के साथ उपचार के बाद, ऑप्टिक तंत्रिका अपने प्राकृतिक आकार में वापस आ जाती है, और इसकी कार्यप्रणाली सामान्य हो जाती है। रोग का गंभीर कोर्स ऑप्टिक तंत्रिका के एट्रोफिक अध: पतन और दृश्य तीक्ष्णता में लगातार कमी की ओर जाता है।
पुरुलेंट नेत्र संक्रमण
यह रोग रोगजनक सूक्ष्मजीवों के कारण होता है। आमतौर पर यह रोग नेत्रगोलक में स्ट्रेप्टोकोकी या स्टेफिलोकोसी के प्रवेश का परिणाम है। अक्सर, एक प्युलुलेंट संक्रमण के विकास का कारण किसी नुकीली चीज से आंख को आघात होता है।
इस बीमारी के 3 चरण हैं - इरिडोसाइक्लाइटिस, पैनोफथालमिटिस और एंडोफथालमिटिस।
आंख में चोट लगने के 1-2 दिन बाद इरिडोसाइक्लाइटिस के पहले लक्षण दिखाई देते हैं। बहुत तेज दर्द के कारण नेत्रगोलक को हल्का स्पर्श भी असंभव है। परितारिका धूसर या पीली हो जाती है (इसमें मवाद जमा हो जाता है), और पुतली एक धूसर धुंध में डूबी हुई प्रतीत होती है।
एंडोफथालमिटिस इरिडोसाइक्लाइटिस की तुलना में आंख की शुद्ध सूजन का अधिक गंभीर रूप है। समय पर इलाज शुरू न होने पर संक्रमण रेटिना तक फैल जाता है, आराम करने पर भी या आंख बंद करने पर भी रोगी को दर्द महसूस होता है। दृश्य तीक्ष्णता बहुत जल्दी लगभग शून्य हो जाती है (केवल प्रकाश धारणा संरक्षित होती है)। जब एक नेत्र रोग विशेषज्ञ द्वारा जांच की जाती है, तो पैथोलॉजी के लक्षण प्रकट होते हैं - कंजाक्तिवा के जहाजों का फैलाव, एक पीले या हरे रंग की टिंट में फंडस का धुंधला होना (मवाद वहां जमा हो जाता है)।
पैनोफथालमिटिस एंडोफथालमिटिस की एक दुर्लभ जटिलता है। आमतौर पर, रोग इस स्तर तक नहीं पहुंचता है, क्योंकि व्यापक स्पेक्ट्रम एंटीबायोटिक दवाओं के साथ समय पर उपचार संक्रामक विकृति के आगे के विकास को रोक सकता है। हालांकि, दृष्टि के नुकसान को रोकने के लिए पैनोफथालमिटिस के लक्षणों को जाना जाना चाहिए और तुरंत किसी विशेषज्ञ से मदद लेनी चाहिए। रोग के इस चरण में पुरुलेंट सूजननेत्रगोलक के सभी ऊतकों में फैलता है।
आंख में बहुत तेज दर्द होता है, पलकें सूज जाती हैं, श्लेष्मा झिल्ली लाल हो जाती है और सूज जाती है। कॉर्निया के माध्यम से मवाद जमा हो जाता है, आंख के सफेद भाग का रंग पीला या हरा हो जाता है। बहुत तीव्र दर्द के कारण नेत्रगोलक को छूना असंभव है। आंख के सॉकेट के आसपास की त्वचा लाल हो जाती है और सूज जाती है। एक ओकुलर फोड़ा भी संभव है। सबसे गंभीर मामलों में, शल्य चिकित्सा संबंधी व्यवधान... रूढ़िवादी चिकित्सा की सफलता के साथ भी, प्रभावित आंख में दृश्य तीक्ष्णता स्पष्ट रूप से कम हो जाती है।
Dacryocystitis
यह लैक्रिमल थैली की सूजन है, जिसका एक संक्रामक मूल है। इस रोग के विकास का कारण अश्रु थैली गुहा में रोगजनक रोगाणुओं का सक्रिय प्रजनन है। प्रीडिस्पोजिंग कारक लैक्रिमल कैनाल (रुकावट, संकुचित क्षेत्र) की संरचना और लैक्रिमल ग्रंथि के अंदर तरल पदार्थ के ठहराव की एक जन्मजात विशेषता है। नवजात शिशुओं में, लैक्रिमल कैनाल की झूठी रुकावट कभी-कभी होती है, जिसमें लैक्रिमल सैक और नासोलैक्रिमल कैनाल के बीच एक झिल्ली होती है। यह दोष आसानी से समाप्त हो जाता है, आमतौर पर इससे रोग का विकास नहीं होता है।
Dacryocystitis के तीव्र और जीर्ण रूप हैं। पहले मामले में, यह बहुत जल्दी विकसित होता है, और जीर्ण रूप को समय-समय पर होने वाले एक्ससेर्बेशन की विशेषता होती है।
परेशानी के पहले लक्षण प्रभावित आंख से तरल प्युलुलेंट डिस्चार्ज की उपस्थिति और अत्यधिक लैक्रिमेशन हैं। कुछ देर बाद भीतरी कोनेआंख एक सूजन विकसित करती है जो बीन जैसा दिखता है (यह एक सूजी हुई लैक्रिमल ग्रंथि है)। यदि आप इसे धीरे से दबाते हैं, तो लैक्रिमल कैनाल से मवाद या तरल बलगम निकलता है। कभी-कभी, जैसे-जैसे रोग बढ़ता है, लैक्रिमल ग्रंथि की ड्रॉप्सी विकसित होती है।
Dacryocystitis एक स्वतंत्र बीमारी के रूप में एक खतरा पैदा नहीं करता है, यह आसानी से और पूरी तरह से ठीक हो जाता है यदि चिकित्सा निर्धारित की जाती है और समय पर ढंग से की जाती है। यदि निदान गलत तरीके से या देरी से किया गया था, तो संक्रमण आसपास के ऊतकों में फैल जाता है, जिससे केराटाइटिस और नेत्रश्लेष्मलाशोथ होता है, जिसके परिणामस्वरूप दृश्य तीक्ष्णता कम हो सकती है।
स्वच्छपटलशोथ
यह कॉर्निया के ऊतकों में स्थानीयकृत एक संक्रामक या अभिघातजन्य भड़काऊ प्रक्रिया है। नेत्रगोलक पर अभिनय करने वाले पूर्वगामी कारकों के आधार पर, इस बीमारी के बहिर्जात और अंतर्जात रूपों को प्रतिष्ठित किया जाता है, साथ ही इसकी विशिष्ट किस्में (उदाहरण के लिए, एक रेंगने वाला कॉर्नियल अल्सर)।
बहिर्जात केराटाइटिस आंखों की चोट, रासायनिक जलन, वायरस, रोगाणुओं या कवक के साथ कॉर्निया के संक्रमण के बाद होता है। और अंतर्जात रूप एक रेंगने वाले कॉर्नियल अल्सर की प्रगति की पृष्ठभूमि के खिलाफ विकसित होता है, सामान्य संक्रामक रोगकवक, माइक्रोबियल या वायरल प्रकृति (उदाहरण के लिए, उपदंश, दाद, फ्लू)। कभी-कभी केराटाइटिस के विकास का कारण चयापचय और वंशानुगत प्रवृत्ति में कुछ असामान्यताएं होती हैं।
प्रगतिशील केराटाइटिस, समय पर शुरू की गई चिकित्सा की अनुपस्थिति में, पहले ऊतक घुसपैठ का कारण बनता है, फिर अल्सरेशन, और यह पुनर्जनन के साथ समाप्त होता है।
घुसपैठ का क्षेत्र रक्त वाहिकाओं के माध्यम से कॉर्निया में ले जाने वाली कोशिकाओं के संचय से बनता है। बाह्य रूप से, घुसपैठ धुंधली किनारों के साथ एक अस्पष्ट पीले या भूरे रंग का स्थान है। कॉर्निया के पूरे क्षेत्र को कवर करते हुए घाव क्षेत्र सूक्ष्म, बिंदु और वैश्विक दोनों हो सकता है। घुसपैठ के गठन से फोटोफोबिया का विकास होता है, दृश्य तीक्ष्णता में कमी, विपुल लैक्रिमेशन और पलक की मांसपेशियों की ऐंठन (तथाकथित कॉर्नियल सिंड्रोम)। केराटाइटिस का आगे विकास विभिन्न कारकों पर निर्भर करता है - बाहरी और आंतरिक दोनों। दुर्लभ मामलों में, रोग उपचार के बिना दूर हो जाता है, लेकिन ऐसा परिणाम लगभग असंभव है।
यदि समय पर निदान नहीं किया जाता है, तो केराटाइटिस बढ़ता है। घुसपैठ धीरे-धीरे विघटित हो जाती है, कॉर्निया का फोकल नेक्रोसिस होता है, इसके बाद इसकी अस्वीकृति होती है। कुछ समय बाद, संक्रमित आंख की सतह पर सूजे हुए किनारों के साथ एक अल्सर बन जाता है जिसमें एक खुरदरी संरचना होती है। उपयुक्त चिकित्सा के अभाव में, यह कॉर्निया के माध्यम से फैलता है, साथ ही नेत्रगोलक की गहराई में प्रवेश करता है।
ऊपर वर्णित दोष का उपचार तभी संभव है जब रोग के कारणों को समाप्त कर दिया जाए (व्यापक स्पेक्ट्रम एंटीबायोटिक दवाओं का नुस्खा, आघात के परिणामों का उपचार, चयापचय का सामान्यीकरण, आदि)। धीरे-धीरे, अल्सर ठीक हो जाता है - पहले इसके किनारों की सूजन गायब हो जाती है, फिर कॉर्निया के ऊतकों की पारदर्शिता बहाल हो जाती है, पुनर्जनन प्रक्रिया सामान्य हो जाती है। आमतौर पर, दोष ठीक हो जाने के बाद, संयोजी ऊतक से बना एक निशान बना रहता है। यदि अल्सर का क्षेत्र नगण्य था, तो दृश्य तीक्ष्णता बिगड़ा नहीं है, हालांकि, सूजन के व्यापक फोकस के साथ, यह पूर्ण अंधापन तक कम हो सकता है।
रेंगने वाला कॉर्नियल अल्सर संक्रामक केराटाइटिस के सबसे गंभीर रूपों में से एक है। इसका प्रेरक एजेंट रोगजनक सूक्ष्मजीव डिप्लोकोकस है। कॉर्निया को यांत्रिक क्षति (एक विदेशी शरीर द्वारा आघात, कटाव का विकास, घर्षण, मामूली चोट) के बाद संक्रमण होता है। कम बार, रोगाणु उस पर कंजंक्टिवा से, लैक्रिमल थैली की गुहा या शरीर में मौजूद सूजन के अन्य फॉसी से प्राप्त होते हैं।
यह रोग रोग प्रक्रिया के तेजी से विकास की विशेषता है। संक्रमण के एक दिन बाद, आप पहले से ही कॉर्निया पर स्थानीयकृत एक ग्रे घुसपैठ देख सकते हैं, जो 2-3 दिनों के बाद विघटित हो जाता है और ध्यान देने योग्य अल्सर में बदल जाता है। आईरिस और कॉर्निया के बीच मवाद जमा हो जाता है, जो कि केराटाइटिस के इस रूप के विकास का एक विशिष्ट संकेत है, जो निदान के लिए बहुत महत्वपूर्ण है। आमतौर पर, अल्सर का एक किनारा ध्यान से उठा हुआ और सूज जाता है, और दूसरा चिकना हो जाता है।
इस बीमारी का दूसरा रूप - सीमांत केराटाइटिस - कॉर्नियल सूजन की पृष्ठभूमि के खिलाफ विकसित होता है। यह नेत्रश्लेष्मलाशोथ या पलकों की एक संक्रामक बीमारी के कारण होता है। यह कॉर्निया के साथ पलक के सूजन वाले क्षेत्र के लगातार संपर्क के परिणामस्वरूप प्रकट होता है। सीमांत केराटाइटिस के लिए, पाठ्यक्रम की अवधि और गठित दोष की बहुत धीमी गति से उपचार विशेषता है।
"केराटोमाइकोसिस" नाम के तहत केराटाइटिस संयुक्त है, जिसका कारण नेत्रगोलक में रोगजनक कवक का प्रवेश है। केराटोमाइकोसिस का सबसे आम प्रेरक एजेंट कैंडिडा जीन का एक कवक है, जो थ्रश का कारण बनता है। इसका सक्रिय प्रजनन प्राकृतिक माइक्रोफ्लोरा के उल्लंघन की पृष्ठभूमि के खिलाफ होता है (विशिष्ट चयापचय विकारों के कारण शक्तिशाली एंटीबायोटिक्स या हार्मोन थेरेपी लेने के बाद)। केराटोमाइकोसिस का पहला लक्षण आमतौर पर कॉर्निया पर एक ढीली सतह के साथ एक सफेद धब्बे की उपस्थिति है। यह धीरे-धीरे व्यास में बढ़ता है और एक पीले रंग की पट्टी तक सीमित होता है। जैसे ही रोगजनक कवक फैलता है, आंख के ऊतकों का परिगलन विकसित होता है। गठित कॉर्नियल दोष के उपचार के बाद, निशान ऊतक (तथाकथित कांटा) के विशिष्ट क्षेत्र बने रहते हैं। केराटोमाइकोसिस के साथ, कॉर्नियल वेध कभी नहीं होता है, हालांकि, दृश्य तीक्ष्णता स्पष्ट रूप से कम हो सकती है।
तपेदिक केराटाइटिस एक माध्यमिक बीमारी है जो पूरे शरीर में माइकोबैक्टीरिया के प्रसार के परिणामस्वरूप विकसित होती है। फेफड़ों के ऊतकों को गंभीर क्षति के साथ, इस रूप का आमतौर पर बच्चों में निदान किया जाता है। पैथोलॉजिकल प्रक्रिया की शुरुआत कॉर्निया के किनारों के साथ हल्के भूरे रंग के पिंड - फ्लिकटेन - की उपस्थिति की विशेषता है। इसी समय, दोनों पलकों में फोटोफोबिया, अत्यधिक लैक्रिमेशन और मांसपेशियों में ऐंठन देखी जाती है। समय पर उपचार की अनुपस्थिति में, नोड्यूल व्यास में बढ़ जाते हैं, और रक्त वाहिकाएं कॉर्निया में बढ़ जाती हैं, जो बहुत अप्रिय उत्तेजनाओं के साथ होती है।
उचित चिकित्सा के बाद, अधिकांश नोड्यूल कॉर्निया पर निशान छोड़े बिना घुल जाते हैं। बचे हुए छाले गहरे अल्सर में तब्दील हो जाते हैं, जिसके ठीक होने से निशान पड़ जाते हैं। गंभीर मामलों में, कांच के शरीर के स्तर तक कॉर्निया का वेध संभव है। चूंकि तपेदिक एक पुरानी बीमारी है, इसलिए नोड्यूल कई बार बन सकते हैं, जो पूरे कॉर्निया में फैलते हैं। नतीजतन, दृश्य तीक्ष्णता स्पष्ट रूप से कम हो जाती है। सिफिलिटिक केराटाइटिस, जैसा कि इसके नाम का तात्पर्य है, जन्मजात सिफलिस की पृष्ठभूमि के खिलाफ विकसित होता है। यह रोग एक सूजन प्रक्रिया है जो कॉर्निया से फैलती है। अक्सर, इस तरह के केराटाइटिस स्पर्शोन्मुख होता है, इसके विकास के पहले लक्षण केवल 10-11 वर्ष की आयु के रोगियों में दिखाई देते हैं, साथ ही सिफलिस के अन्य लक्षणों के साथ। इस मामले में, सूजन एक विशिष्ट एलर्जी प्रतिक्रिया से जुड़ी होती है, और इसका उपचार कुछ कठिनाइयों के साथ होता है और हमेशा ठीक नहीं होता है।
हर्पेटिक केराटाइटिस दाद के तेज होने के दौरान होता है। कॉर्निया में वायरस के प्रवेश के बाद भड़काऊ प्रक्रिया विकसित होती है। आमतौर पर, रोग विटामिन की कमी या प्रतिरक्षा के तेज उल्लंघन के कारण बढ़ता है। कभी-कभी तनाव के बाद केराटाइटिस का यह रूप देखा जाता है, व्यापक स्पेक्ट्रम एंटीबायोटिक दवाओं और हार्मोनल दवाओं के साथ दीर्घकालिक उपचार। कम अक्सर, हर्पेटिक केराटाइटिस के विकास का कारण एक वंशानुगत प्रवृत्ति और आंखों की चोट (शरीर में दाद वायरस की उपस्थिति में) है।
इस बीमारी का प्राथमिक रूप गंभीर नेत्रश्लेष्मलाशोथ के साथ है। कॉर्निया धीरे-धीरे बादल बन जाता है, और थोड़ी देर बाद एक घुसपैठ बन जाती है, जो जल्दी से सड़ जाती है। इसके स्थान पर एक अल्सर दिखाई देता है। समय पर शुरू की गई चिकित्सा की अनुपस्थिति में, कॉर्निया पूरी तरह से अपनी पारदर्शिता खो देता है, और दृश्य तीक्ष्णता काफी कम हो जाती है (पूर्ण अंधापन तक)।
हर्पेटिक केराटाइटिस का द्वितीयक रूप कॉर्निया की सतह परत में छोटे घुसपैठ और पुटिकाओं के गठन की विशेषता है। रोग फोटोफोबिया और विपुल लैक्रिमेशन के साथ है। थोड़ी देर के बाद, कॉर्निया की उपकला कोशिकाएं कम होने लगती हैं, और सतह पर कई क्षरण होते हैं, जो एक सुस्त सीमा से सीमित होते हैं। यदि अनुपचारित छोड़ दिया जाता है, तो वे गहरे, अनियमित अल्सर में पतित हो सकते हैं। इस मामले में, दृश्य तीक्ष्णता अपरिवर्तनीय रूप से कम हो जाती है, क्योंकि अल्सर के उपचार के बाद, कॉर्निया के ऊतकों में सिकाट्रिकियल परिवर्तन रहते हैं।
केराटोकोनजक्टिवाइटिस
एडेनोवायरस के कारण होने वाली यह बीमारी आमतौर पर कंजाक्तिवा और कॉर्निया को एक साथ नुकसान की पृष्ठभूमि के खिलाफ विकसित होती है। केराटोकोनजक्टिवाइटिस तेजी से फैलने की विशेषता है। यह संपर्क और व्यक्तिगत सामान के माध्यम से प्रेषित होता है।
संक्रमण के क्षण से लेकर रोग के पहले लक्षण प्रकट होने तक लगभग 7-8 दिन लगते हैं। सबसे पहले, सिरदर्द होता है, जो ठंड के साथ होता है, भूख गायब हो जाती है, रोगी कमजोरी और उदासीनता की शिकायत करता है। थोड़ी देर के बाद, नेत्रगोलक में दर्द दिखाई देता है, श्वेतपटल की विशेषता लालिमा देखी जाती है, आंख में एक विदेशी शरीर की उपस्थिति की शिकायतें नोट की जाती हैं। फिर एक बहुत ही विपुल लैक्रिमेशन होता है, साथ में लैक्रिमल कैनाल से बलगम निकलता है।
ऊपरी और निचली पलकें सूज जाती हैं, कंजाक्तिवा लाल हो जाता है, और उस पर बहुत छोटे बुलबुले दिखाई देते हैं, जो एक स्पष्ट तरल से भरा होता है। बाद का लक्षण एडेनोवायरस संक्रमण की एक विशिष्ट अभिव्यक्ति है।
यदि समय पर उपचार शुरू नहीं किया गया, तो 5-7 दिनों के बाद रोग के उपरोक्त लक्षण धीरे-धीरे गायब हो जाते हैं, केवल एक लगातार बढ़ता हुआ फोटोफोबिया रह जाता है। कॉर्निया में, बादल छाए रहते हैं - छोटे अपारदर्शी धब्बे। बशर्ते कि उचित चिकित्सा की जाती है, 2-2.5 महीनों में पूर्ण उपचार होता है।
वायरल नेत्रश्लेष्मलाशोथ
जैसा कि नाम से पता चलता है, इस बीमारी का कारण आंख की श्लेष्मा झिल्ली की कोशिकाओं में वायरस का प्रवेश है। कई रूप हैं वायरल नेत्रश्लेष्मलाशोथ, जिनमें से प्रत्येक को रोग प्रक्रिया के एक निश्चित पाठ्यक्रम की विशेषता है।
हर्पेटिक नेत्रश्लेष्मलाशोथ।यह आमतौर पर शरीर की प्रतिरक्षा प्रणाली की अपरिपक्वता के कारण छोटे बच्चों में विकसित होता है। भड़काऊ प्रक्रिया श्लेष्म झिल्ली से परे आसपास के ऊतकों में फैल सकती है। रोग प्रक्रिया की प्रकृति के आधार पर, हर्पेटिक नेत्रश्लेष्मलाशोथ के प्रतिश्यायी, कूपिक और वेसिकुलर-अल्सरेटिव रूपों को प्रतिष्ठित किया जाता है।
रोग के भयावह रूप के साथ, विपुल लैक्रिमेशन, आंख में एक विदेशी शरीर की उपस्थिति की भावना और लैक्रिमल नहर से श्लेष्म निर्वहन का उल्लेख किया जाता है। एक नेत्र परीक्षा से कंजाक्तिवा की ध्यान देने योग्य लाली का पता चलता है। कूपिक रूप को आंख के श्लेष्म झिल्ली की पूरी सतह पर लिम्फोइड फॉलिकल्स (ऊंचाई) की उपस्थिति की विशेषता है।
हर्पेटिक नेत्रश्लेष्मलाशोथ का सबसे गंभीर रूप वेसिकुलर-अल्सरेटिव है। इस मामले में, तरल से भरे छोटे पारदर्शी बुलबुले आंख के श्लेष्म झिल्ली की सतह पर दिखाई देते हैं। चूंकि ये नियोप्लाज्म अनायास खुलते हैं, श्लेष्म झिल्ली पर बहुत दर्दनाक अल्सर बनते हैं। धीरे-धीरे, कटाव बढ़ता है, कॉर्निया के किनारे तक जाता है। रोगी को ऊपरी और निचली पलकों की गंभीर फोटोफोबिया और मांसपेशियों में ऐंठन की शिकायत होती है।
दाद वायरस की तरह, एडेनोवायरस पूरे शरीर को संक्रमित करता है। शरीर में एडेनोवायरस संक्रमण का प्रवेश सामान्य लक्षणों के साथ होता है: बुखार, ठंड लगना, ग्रसनीशोथ और कूपिक नेत्रश्लेष्मलाशोथ। वायरस हवाई बूंदों और संपर्क से फैलता है।
कटारहल नेत्रश्लेष्मलाशोथ।यह सबसे अधिक बार देखा जाता है। ऊपरी और निचली पलकें बहुत सूज जाती हैं, श्लेष्मा झिल्ली चमकदार लाल हो जाती है। फिर लैक्रिमल कैनाल से प्यूरुलेंट या श्लेष्म स्राव दिखाई देता है। 5-7 दिनों के बाद, रोग के उपरोक्त लक्षण अतिरिक्त चिकित्सा के बिना अनायास गायब हो जाते हैं। इसी समय, दृश्य तीक्ष्णता नहीं बदलती है, और कॉर्निया पर कोई निशान नहीं रहता है।
कूपिक एडेनोवायरल नेत्रश्लेष्मलाशोथ।रोग का यह रूप तीसरी पलक और आंख की श्लेष्मा झिल्ली पर छोटे सफेद पुटिकाओं की उपस्थिति के साथ होता है। दाने व्यावहारिक रूप से रोगी में असुविधा का कारण नहीं बनता है।
फिल्मी नेत्रश्लेष्मलाशोथ।इसका शायद ही कभी निदान किया जाता है। जैसे-जैसे बीमारी बढ़ती है, आंख की श्लेष्मा झिल्ली पर एक पतली भूरी या सफेद रंग की फिल्म बन जाती है, जिसे नम रूई या धुंध से बिना कठिनाई के हटाया जा सकता है। गंभीर मामलों में, यह सघन हो जाता है, और जब इसे अलग किया जाता है, तो आंख के श्लेष्म झिल्ली को चोट लग सकती है। गहन चिकित्सा की समय पर नियुक्ति के साथ, यह रोग पूरी तरह से ठीक हो जाता है, और दृश्य तीक्ष्णता खराब नहीं होती है।
नेत्रश्लेष्मलाशोथ गोनोकोकल
यह रोग एक विशेष प्रकार का नेत्रश्लेष्मलाशोथ है। चिकित्सा साहित्य में, इसे कभी-कभी "गोनोब्लेनोरिया" कहा जाता है। गोनोकोकल नेत्रश्लेष्मलाशोथ एक तीव्र भड़काऊ प्रक्रिया है जो आंख के श्लेष्म झिल्ली में स्थानीयकृत होती है। यह गोनोकोकल संक्रमण के ऊतक में प्रवेश के बाद विकसित होता है। रोग विशेष रूप से संपर्क के माध्यम से फैलता है (संभोग के दौरान, बच्चे के जन्म के दौरान - मां से बच्चे तक, साथ ही व्यक्तिगत स्वच्छता के नियमों के लापरवाह पालन के साथ)।
बच्चों में, गोनोकोकल नेत्रश्लेष्मलाशोथ के विकास के पहले लक्षण जन्म के 3-4 दिन बाद दिखाई देते हैं। पलकें सूजी हुई और घनी हो जाती हैं, और एक बैंगनी लाल या नीला रंग प्राप्त कर लेती हैं। उसी समय, लैक्रिमल नहर से खूनी निर्वहन दिखाई देता है। पलकों के कठोर किनारे लगातार कॉर्निया की सतह को घायल करते हैं, जिससे उपकला को नुकसान पहुंचता है। आंख के कुछ हिस्से में बादल छा जाते हैं, छाले हो जाते हैं। उन्नत मामलों में, रोग बढ़ता है, पैनोफथालमिटिस विकसित होता है, जिससे नेत्रगोलक की दृष्टि और शोष की हानि होती है। अक्सर, थेरेपी के बाद, कॉर्निया के क्षतिग्रस्त क्षेत्रों पर खुरदुरे निशान रह जाते हैं।
अधिक उम्र में, कॉर्निया को गंभीर क्षति, विलंबित पुनर्जनन और दृश्य तीक्ष्णता में उल्लेखनीय कमी देखी जाती है।
वयस्कों में, गोनोकोकल नेत्रश्लेष्मलाशोथ सामान्य अस्वस्थता, बुखार और जोड़ों और मांसपेशियों में दर्द के साथ होता है।
रेट्रोबुलबार न्यूरिटिस
यह एक भड़काऊ प्रक्रिया है, जिसका प्राथमिक फोकस ऑप्टिक तंत्रिका में स्थानीयकृत होता है। आमतौर पर, यह रोग एक सामान्य संक्रमण की पृष्ठभूमि के खिलाफ विकसित होता है, उदाहरण के लिए, मेनिन्जाइटिस (तपेदिक सहित) या मेनिंगोएन्सेफलाइटिस, या एक गैर-संक्रामक विकृति के परिणामस्वरूप - मल्टीपल स्केलेरोसिस। रेट्रोबुलबार न्यूरिटिस के तीव्र और जीर्ण रूपों के बीच भेद।
पहले मामले में, प्रभावित आंख में तेज दर्द होता है, जिसका स्रोत नेत्रगोलक के पीछे होता है। अन्य लक्षण धीरे-धीरे विकसित होते हैं: दृश्य तीक्ष्णता कम हो जाती है, रंग धारणा विकृत हो जाती है। दौरान नेत्र परीक्षाऑप्टिक तंत्रिका डिस्क का पैथोलॉजिकल पीलापन प्रकट होता है।
न्यूरिटिस का पुराना रूप पैथोलॉजी के धीमे विकास की विशेषता है। दृष्टि धीरे-धीरे कम से कम हो जाती है, समय पर शुरू किए गए उपचार के अभाव में, सूजन रक्त वाहिकाओं और तंत्रिका के आसपास के आंख के ऊतकों में फैल जाती है।
आँख की कक्षा का पेरीओस्टाइटिस
यह गंभीर रोग, जो कक्षा की हड्डियों में स्थानीयकृत एक भड़काऊ प्रक्रिया है। पेरीओस्टाइटिस के विकास का कारण आमतौर पर रोगजनक रोगाणुओं (स्ट्रेप्टोकोकस, माइकोबैक्टीरियम, स्टेफिलोकोकस या स्पिरोचेट) का प्रवेश है। हड्डी का ऊतक... कभी-कभी भड़काऊ प्रक्रिया अनुपचारित पुरानी साइनसिसिस की पृष्ठभूमि के खिलाफ होती है।
रोग तीव्र रूप से शुरू होता है। संक्रमण के 3 दिनों के भीतर, शरीर का तापमान तेजी से बढ़ जाता है, बुखार की अभिव्यक्तियाँ बढ़ जाती हैं, और रोगी को शिकायत होती है सरदर्दअस्थायी और ललाट क्षेत्रों में।
प्राथमिक सूजन के स्थान के आधार पर, पेरीओस्टाइटिस के तथाकथित प्राथमिक लक्षण देखे जा सकते हैं। जब पूर्वकाल की कक्षा संक्रमित हो जाती है, तो आंख के चारों ओर सूजन आ जाती है, त्वचा हाइपरमिक और गर्म हो जाती है, और ऊपरी और निचली पलकें सूज जाती हैं। यदि समय पर गहन चिकित्सा शुरू नहीं की गई थी, तो नेत्रगोलक के आसपास के कोमल ऊतकों में एक फोड़ा बन जाता है - एक शुद्ध संक्रमण का एक स्थानीयकृत फोकस। यह परिपक्व होता है और फिर त्वचा के माध्यम से बाहर की ओर खुलता है (अपेक्षाकृत अनुकूल परिणाम) या पोस्टोर्बिटल गुहा में फैलता है, जिससे सूजन का नया फॉसी बनता है। ऐसे में मरीज की हालत काफी बिगड़ जाती है।
कुछ मामलों में, पेरीओस्टाइटिस कक्षा में गहराई से विकसित होता है। इस मामले में, रोग शरीर के तापमान में वृद्धि के साथ-साथ तीव्र श्वसन संक्रमण के लक्षण लक्षणों के साथ होता है। प्रभावित पक्ष से नेत्रगोलक की गति आमतौर पर सीमित होती है। ब्रॉड-स्पेक्ट्रम एंटीबायोटिक दवाओं के साथ उपचार के बाद, फोड़ा धीरे-धीरे आकार में कम हो जाता है और फिर इसे बदल दिया जाता है संयोजी ऊतक... उपचार के अभाव में संक्रमण का और प्रसार संभव है।
स्क्लेरिट
यह रोग एक तीव्र सूजन प्रक्रिया है जो श्वेतपटल में विकसित होती है। घाव के आकार और उसके स्थानीयकरण के आधार पर, गहरे और सतही स्केलेराइटिस को प्रतिष्ठित किया जाता है। सबसे अधिक बार, यह रोग सामान्य संक्रामक विकृति (वायरल, बैक्टीरियल या फंगल) की पृष्ठभूमि के खिलाफ विकसित होता है और एक आरोही संक्रमण की अभिव्यक्ति है।
सतही स्केलेराइटिस (एपिस्क्लेराइटिस) श्वेतपटल की केवल ऊपरी परत को प्रभावित करता है। प्रभावित आंख लाल हो जाती है, और नेत्रगोलक की गति एक विशिष्ट व्यथा प्राप्त कर लेती है। इसी समय, विपुल लैक्रिमेशन नहीं देखा जाता है, जो स्केलेराइटिस का एक विशिष्ट संकेत है, फोटोफोबिया बहुत कम विकसित होता है, और दृश्य तीक्ष्णता नहीं बदलती है। समय पर इलाज के अभाव में रोग बढ़ता है। नग्न आंखों को दिखाई देने वाला एक संक्रमित क्षेत्र श्वेतपटल, बैंगनी या लाल रंग में दिखाई देता है। यह स्थान श्वेतपटल की सतह से थोड़ा ऊपर उठता है।
डीप स्केलेराइटिस ओकुलर मेम्ब्रेन की सभी परतों तक फैली हुई है। उन्नत मामलों में, सूजन श्वेतपटल के आसपास के ऊतकों में फैल जाती है, जो सिलिअरी बॉडी और आईरिस को प्रभावित करती है। ऊपर वर्णित रोग संबंधी लक्षण अधिक स्पष्ट हो जाते हैं। कभी-कभी संक्रमण के कई केंद्र विकसित हो जाते हैं। प्रतिरक्षा में सामान्य कमी की पृष्ठभूमि के खिलाफ, एक गंभीर प्युलुलेंट जटिलता हो सकती है, जिसमें फोटोफोबिया, पलकों की गंभीर सूजन और प्रभावित आंख में दर्द देखा जाता है।
पुरुलेंट एपिस्क्लेरिटिस रोगजनक सूक्ष्म जीव स्टेफिलोकोकस के कारण होने वाले स्केलेराइटिस के रूपों में से एक है। रोग तेजी से बढ़ता है, आमतौर पर दोनों आंखों को प्रभावित करता है। समय पर शुरू की गई चिकित्सा की अनुपस्थिति में, एपिस्क्लेरिटिस वर्षों तक जारी रह सकता है, समय-समय पर शांत हो जाता है और शरीर के सामान्य कमजोर पड़ने की पृष्ठभूमि के खिलाफ सक्रिय हो जाता है। संक्रमण के फॉसी की साइट पर, श्वेतपटल पतला हो जाता है, और दृश्य तीक्ष्णता स्पष्ट रूप से कम हो जाती है। यदि सूजन प्रक्रिया आईरिस में फैलती है, तो एक गंभीर जटिलता - ग्लूकोमा - विकसित हो सकती है।
phlegmon
यह रोग, जिसे कफ की सूजन के रूप में भी जाना जाता है, एक शुद्ध सूजन प्रक्रिया है जो आसपास के ऊतकों से सीमित नहीं होती है। ज्यादातर अक्सर आंख के सॉकेट और लैक्रिमल थैली में स्थानीयकृत होते हैं।
नेत्रगोलक क्षेत्र में रोगजनक सूक्ष्मजीवों के प्रवेश के कारण कक्षीय सेल्युलाइटिस होता है - स्टेफिलोकोसी या स्ट्रेप्टोकोकी। संक्रमण आंख की कक्षा के ऊतक में विकसित होता है। कभी-कभी कफ तीव्र प्युलुलेंट साइनसिसिस की पृष्ठभूमि के खिलाफ या जौ या फोड़े की जटिलता के रूप में प्रकट होता है।
यह रोग बहुत जल्दी विकसित होता है। संक्रमण के कुछ घंटों बाद, शरीर के तापमान में उल्लेखनीय वृद्धि देखी जाती है, एक गंभीर सिरदर्द बनता है, ठंड लगना दिखाई देता है, दर्दनाक संवेदनामांसपेशियों और बुखार में। पलकें सूज जाती हैं और लाल हो जाती हैं, और उनकी गति में काफी कमी आती है। दृश्य तीक्ष्णता लगभग पूर्ण अंधापन तक कम हो जाती है। कभी-कभी, कफ के समानांतर, ऑप्टिक न्यूरिटिस और आंख की रक्त वाहिकाओं के घनास्त्रता विकसित होते हैं। यदि गहन उपचार तुरंत शुरू नहीं किया जाता है, तो संक्रमण आसपास के ऊतकों में फैल जाता है और मस्तिष्क को प्रभावित करता है। लैक्रिमल थैली का कफ आमतौर पर अनुपचारित dacryocystitis की जटिलता के रूप में विकसित होता है। रोगजनक सूक्ष्मजीवों के प्रजनन की प्रक्रिया में, लैक्रिमल थैली के ऊतकों का शुद्ध संलयन होता है, जिसके बाद संक्रमण आंख की कक्षा के ऊतकों में फैल जाता है। इस रोग के पहले लक्षण लैक्रिमल सैक पर गंभीर सूजन, पलकों का उभार और प्रभावित आंख को खोलने में असमर्थता हैं। थोड़ी देर बाद शरीर का तापमान बढ़ जाता है, कमजोरी और माइग्रेन जैसा सिरदर्द होने लगता है।
कोरॉइडाइटिस (पोस्टीरियर यूवाइटिस)
कोरॉइडाइटिस (पोस्टीरियर यूवाइटिस) एक भड़काऊ प्रक्रिया है जो कोरॉइड के पीछे स्थानीयकृत होती है। इस बीमारी के विकास का कारण सामान्य संक्रमण की पृष्ठभूमि के खिलाफ केशिकाओं में रोगजनक रोगाणुओं की शुरूआत है।
कोरॉइडाइटिस लक्षणों की प्रारंभिक अनुपस्थिति की विशेषता है। सूजन आमतौर पर एक अन्य कारण के लिए एक नेत्र परीक्षा के दौरान पता चला है। यह परीक्षा रेटिना की संरचना में विशिष्ट परिवर्तनों को प्रकट करती है। यदि पैथोलॉजी का फोकस कोरॉइड के केंद्र में है, तो रोग के ऐसे विशिष्ट लक्षण देखे जा सकते हैं जैसे कि वस्तुओं की आकृति का विरूपण, प्रकाश चमक और आंखों के सामने टिमटिमाना। फंडस की जांच से रेटिना पर स्थित गोल दोष का पता चलता है। सूजन के फॉसी के ताजा निशान भूरे रंग के होते हैं या पीला, निशान धीरे-धीरे फीके पड़ जाते हैं। यदि चिकित्सा समय पर शुरू नहीं होती है, तो सूक्ष्म रक्तस्राव के साथ, रेटिना एडिमा विकसित हो सकती है।
जौ
यह रोग एक भड़काऊ प्रक्रिया है जो वसामय ग्रंथि या सिलिअरी हेयर फॉलिकल्स में स्थानीयकृत होती है। जौ व्यापक है। इस विकृति के विकास का कारण आमतौर पर शरीर के सामान्य कमजोर पड़ने और प्रतिरक्षा विकारों की पृष्ठभूमि के खिलाफ वसामय ग्रंथियों के नलिकाओं में रोगजनक रोगाणुओं (स्टैफिलोकोकी और स्ट्रेप्टोकोकी) का प्रवेश है।
रोग की शुरुआत का पहला संकेत ऊपरी या निचली पलक का लाल होना है, जो बाद में घुसपैठ में बदल जाता है और सूज जाता है। लाली धीरे-धीरे आसपास के ऊतकों में फैल जाती है, कंजाक्तिवा की सूजन बढ़ जाती है। जौ के पहले लक्षण दिखाई देने के 2-3 दिन बाद, घुसपैठ और भी अधिक सूज जाती है, उसके अंदर मवाद से भरी गुहा बन जाती है, और शोफ का ऊपरी हिस्सा पीला हो जाता है। 1-2 दिनों के बाद, यह फोड़ा पलक से परे टूट जाता है, मवाद निकलता है, दर्द और सूजन धीरे-धीरे कम हो जाती है। कई प्युलुलेंट फॉसी के साथ, शरीर का तापमान बढ़ जाता है, ठंड लगना और नेत्रगोलक में तेज दर्द होता है। गंभीर मामलों में, सूजन आसपास के ऊतकों में फैल जाती है।
गैर-संक्रामक नेत्र रोग
नेत्र रोग हमेशा ऊतकों में रोगजनक रोगाणुओं के प्रवेश के बाद शुरू नहीं होते हैं। अक्सर गंभीर बीमारियों के कारण, दृश्य तीक्ष्णता में कमी के साथ, पलकों की संरचना में चोट, जलन और जन्मजात विसंगतियाँ होती हैं।
ऑप्टिक तंत्रिका शोष
यह रोग संयोजी ऊतक के साथ आंख के तंत्रिका तंतुओं का क्रमिक प्रतिस्थापन है। इस विकृति के विकास का कारण अक्सर गंभीर सामान्य संक्रमण (मेनिन्जाइटिस, एन्सेफलाइटिस), मस्तिष्क आघात, घातक और सौम्य ट्यूमर, साथ ही मेथनॉल विषाक्तता है। कुछ मामलों में, ऑप्टिक तंत्रिका एक आनुवंशिक प्रवृत्ति के कारण शोष करती है (यह विशेषता पुरुष रेखा के माध्यम से प्रेषित होती है)।
इस बीमारी के विकास का पहला संकेत आमतौर पर दृश्य क्षेत्र में एक विशिष्ट परिवर्तन होता है। ऑप्टिक तंत्रिका के परिधीय तंतुओं के अध: पतन के साथ, यह स्पष्ट रूप से कम हो जाता है। केंद्रीय तंत्रिका तंतुओं के शोष से एक दृश्य दोष - स्कोटोमा का विकास होता है। समानांतर में, केंद्रीय और परिधीय दृष्टि की तीक्ष्णता कम हो जाती है। एक नेत्र परीक्षा आयोजित करते समय, ऑप्टिक तंत्रिका के रंग में परिवर्तन (सफेद से भूरे या नीले रंग में) और आंख की रक्त वाहिकाओं के लुमेन में कमी का पता चलता है। यदि रोग एक सिफिलिटिक प्रकृति का है, तो दृश्य क्षेत्र का एक प्रकार का उल्लंघन होता है - एक गाढ़ा प्रकार में। इसी समय, रंग धारणा (मुख्य रूप से स्पेक्ट्रम के लाल और हरे रंग) और दृश्य तीक्ष्णता कम हो जाती है। रोग प्रक्रिया अक्सर दोनों आंखों में फैलती है, गहन उपचार के लिए अच्छी प्रतिक्रिया नहीं देती है और अक्सर अंधापन का कारण बनती है।
आनुवंशिक रूप से निर्धारित ऑप्टिक शोष केवल पुरुषों में होता है। इस विकृति के विकास का पहला संकेत दृश्य तीक्ष्णता में कमी है (दृष्टि के क्षेत्र आदर्श के अनुरूप हैं)। नेत्र परीक्षा पर, ऑप्टिक तंत्रिका डिस्क में एक लाल रंग का टिंट होता है, इसके किनारे अस्पष्ट होते हैं। थोड़ी देर के बाद, लाल रंग पीले रंग में बदल जाता है, और दृश्य तीक्ष्णता कम हो जाती है, क्योंकि ऑप्टिक तंत्रिका काफी हद तक अपने कार्यों को खो देती है।
सदी का विचलन
यह श्वेतपटल की सतह से पलक का अंतराल है, जो पलकों के आगे या अंदर की ओर झुकने के साथ होता है। स्पास्टिक, एटोनिक, लकवाग्रस्त और सिकाट्रिकियल प्रकार की पलकें हैं।
गंभीर संक्रामक नेत्र रोगों के बाद स्पास्टिक पैथोलॉजी विकसित होती है, उदाहरण के लिए, जटिल नेत्रश्लेष्मलाशोथ के बाद।
पलक का लकवाग्रस्त फैलाव चेहरे की तंत्रिका के पक्षाघात की अभिव्यक्तियों में से एक के रूप में होता है।
इस बीमारी का एट्रोफिक रूप गोलाकार आंख की मांसपेशियों (बुजुर्गों या मायलोपैथी वाले रोगियों में) की उम्र से संबंधित कमजोर पड़ने का परिणाम है।
यांत्रिक चोट, जलन या गहरे अल्सर के बाद किसी न किसी निशान के गठन के कारण सिकाट्रिकियल पैथोलॉजी होती है।
पलक का उलटा कमजोर या बहुत स्पष्ट हो सकता है (बाद के मामले में, रोग नेत्रश्लेष्मला आवरण के उल्लंघन और इसके मोटे होने के साथ होता है)। इस मामले में, लैक्रिमल ग्रंथियों का कामकाज बाधित होता है, अत्यधिक लैक्रिमेशन होता है, और आंख में दर्द और जलन होती है।
आंख का उच्च रक्तचाप
यह रोग फंडस में पैथोलॉजिकल परिवर्तनों का एक विशिष्ट संयोजन है, जो वृद्धि की पृष्ठभूमि के खिलाफ विकसित हो रहा है रक्त चाप... नेत्र उच्च रक्तचाप के 4 चरण हैं:
- एंजियोपैथी (आंख की रक्त वाहिकाओं का फैलाव);
- एंजियोस्क्लेरोसिस (व्यक्तिगत जहाजों की रुकावट);
- रेटिनोपैथी (रेटिना को रक्त की आपूर्ति में कमी);
- न्यूरोरेटिनोपैथी (पैथोलॉजी ऑप्टिक तंत्रिका को पकड़ लेती है)।
एंजियोपैथी के साथ, जो धमनी उच्च रक्तचाप की पृष्ठभूमि के खिलाफ विकसित होता है, यह मुख्य रूप से नसें होती हैं जो प्रभावित होती हैं। रक्त वाहिकाएं लंबी हो जाती हैं, टेढ़ी हो जाती हैं, उनके आंतरिक लुमेन का लगातार विस्तार होता है। उसी समय, धमनियों में ऐंठन होती है, और उनके व्यास में उतार-चढ़ाव होता है।
एक नेत्र परीक्षा से बड़ी संख्या में बढ़े हुए रक्त वाहिकाओं का पता चलता है। गंभीर मामलों में, ऑप्टिक तंत्रिका के हाइपरमिया और कई पंचर रक्तस्राव हो सकते हैं। जटिल उपचार के बाद यदि इसे समय पर शुरू किया जाए तो ऊपर सूचीबद्ध लक्षण धीरे-धीरे गायब हो जाते हैं।
एंजियोस्क्लेरोसिस इस बीमारी के बढ़ने का संकेत है। रोगी अप्रिय लक्षण विकसित करता है, जो धमनियों के एक प्रारंभिक घाव का संकेत देता है। एक विशेष उपकरण की मदद से फंडस की जांच करते समय, धमनियों की दीवारों का मोटा होना प्रकट होता है, और धमनीविस्फार क्रॉसओवर भी देखा जा सकता है।
रेटिनोपैथी रेटिना को प्रभावित करती है: उस पर बादल के धब्बे और रक्तस्राव दिखाई देते हैं, और थोड़ी देर बाद पीले रंग का शोफ होता है। इस मामले में, दृश्य तीक्ष्णता में उल्लेखनीय कमी आई है। इस बीमारी का सफलतापूर्वक इलाज किया जा सकता है बशर्ते कि मुख्य पूर्वगामी कारक, धमनी उच्च रक्तचाप को समाप्त कर दिया जाए।
यदि उच्च रक्तचाप का समय पर निदान नहीं किया जाता है, तो एक गंभीर जटिलता विकसित होती है - न्यूरोरेटिनोपैथी। नेत्र उच्च रक्तचाप के इस चरण का इलाज करना मुश्किल है। रोग प्रक्रिया ऑप्टिक तंत्रिका में फैलती है, केंद्रीय दृष्टि कम हो जाती है, और दृष्टि के क्षेत्र कम हो जाते हैं। उसी समय, ऑप्टिक डिस्क मोटी हो जाती है, इसका व्यास बढ़ जाता है, सतह रक्तस्राव के पंचर फॉसी से ढकी होती है। थोड़ी देर बाद, ऑप्टिक तंत्रिका का शोष शुरू होता है।
आंख का रोग
क्या यह क्रमिक या अचानक वृद्धि है इंट्राऑक्यूलर दबाव... ग्लूकोमा के प्राथमिक और द्वितीयक रूप हैं।
रोग का प्राथमिक चरण आमतौर पर 50 वर्ष से अधिक आयु के रोगियों में निदान किया जाता है। यह विकृति शरीर में उम्र से संबंधित प्राकृतिक परिवर्तनों की पृष्ठभूमि के खिलाफ विकसित होती है। माध्यमिक ग्लूकोमा किसी भी उम्र में गंभीर विकृति (लेंस या इरिडोसाइक्लाइटिस के विस्थापन) की पृष्ठभूमि के खिलाफ होता है। कभी-कभी अंतर्गर्भाशयी दबाव में तेज वृद्धि का कारण अंतर्गर्भाशयी द्रव का बाधित बहिर्वाह होता है। इस मामले में, इंद्रधनुषी-कॉर्नियल कोण, जिसमें आंख का फ़िल्टरिंग क्षेत्र स्थित है, बंद है। कम सामान्यतः, द्रव के बहिर्वाह के लिए चैनल परितारिका की जड़ से अवरुद्ध होते हैं (उदाहरण के लिए, अभिघातज के बाद के आसंजनों की उपस्थिति में)। ग्लूकोमा नेत्रगोलक की संरचना में जन्मजात विसंगतियों या रक्त वाहिकाओं की दीवारों के विरूपण के कारण भी विकसित होता है।
माध्यमिक ग्लूकोमा एक संक्रामक, सिकाट्रिकियल या एक्सयूडेटिव प्रकृति की भड़काऊ प्रक्रिया की पृष्ठभूमि के खिलाफ होता है। ऐसी रोग संबंधी स्थितियां लगभग हमेशा अंतःस्रावी द्रव के बहिर्वाह के उल्लंघन के साथ होती हैं।
अंतर्गर्भाशयी दबाव में लगातार वृद्धि धीरे-धीरे ऑप्टिक तंत्रिका के रोगों के विकास की ओर ले जाती है (बिगड़ा हुआ रक्त की आपूर्ति की पृष्ठभूमि के खिलाफ)। ग्लूकोमा आमतौर पर एक ही समय में दोनों आंखों को प्रभावित करता है। यदि उचित उपचार समय पर नहीं किया जाता है, तो अंधापन हो सकता है। समय पर निर्धारित उपचार दृश्य तीक्ष्णता बनाए रखने और रोग के गंभीर परिणामों को रोकने में मदद करता है।
ग्लूकोमा प्राथमिक, उन्नत, प्रगतिशील या टर्मिनल है।
के लिये आरंभिक चरणरोग एक सामान्य दृश्य क्षेत्र के संरक्षण की विशेषता है। इस पैरामीटर में परिवर्तन से संकेत मिलता है कि रोग प्रक्रिया प्रगति कर रही है। दृश्य क्षेत्र के संकुचन के साथ, विकसित ग्लूकोमा का निदान किया जाता है। यह रोग अंतिम चरण में बहुत कम पाया जाता है, क्योंकि दृश्य तीक्ष्णता में कमी रोगी को विशेषज्ञ से परामर्श करने के लिए मजबूर करती है।
रोगी की एक नेत्र परीक्षा करते समय, ऑप्टिक तंत्रिका सिर में एक विशिष्ट दोष (गहराई) की उपस्थिति का पता चलता है।
माध्यमिक ग्लूकोमा को अधिक गंभीर पाठ्यक्रम और नियमित ग्लूकोमा संकट (इंट्राओकुलर दबाव में तेज वृद्धि, गंभीर दर्द और दृश्य हानि) की विशेषता है।
ग्लूकोमा का पता लगाने का सबसे प्रभावी तरीका अंतःस्रावी दबाव को मापना है। उच्च रक्त चाप- अतिरिक्त परीक्षा का कारण।
रेटिनल डिस्ट्रोफिक पिग्मेंटेशन
यह एक रेटिना विकार है जिसमें दृश्य तीक्ष्णता में धीरे-धीरे कमी आती है। आमतौर पर, आंख के इस हिस्से में डिस्ट्रोफिक रंजकता एक संबंधित आनुवंशिक प्रवृत्ति के साथ विकसित होती है; अन्य जोखिम कारक अभी तक नहीं पाए गए हैं। रोग की प्रगति एक लंबे समय तक छूट के साथ वैकल्पिक होती है, और रोग प्रक्रिया कई वर्षों तक समाप्त नहीं होती है।
यह रोग बहुत धीमी गति से विकास की विशेषता है। डिस्ट्रोफिक रेटिना पिग्मेंटेशन के विकास का पहला संकेत रात की दृष्टि में कमी है, जिसे लोकप्रिय रूप से "रतौंधी" कहा जाता है। इस मामले में, दृश्य तीक्ष्णता नहीं बदलती है। दृश्य क्षेत्र में एक विशेषता दोष की उपस्थिति संभव है - आंखों के सामने काले छल्ले की उपस्थिति।
एक नेत्र परीक्षा से रक्त वाहिकाओं के साथ भूरे रंग की छाया का पता चलता है (प्रगतिशील रंजकता का प्रारंभिक foci)। कम अक्सर, रेटिना की सतह पर गहरे रंग के ट्यूबरकल दिखाई देते हैं - वर्णक का संचय। कुछ समय बाद, रंजकता किनारों से रेटिना के केंद्र तक फैलने लगती है, और ऑप्टिक तंत्रिका सिर की सतह लगभग सफेद हो जाती है। ऑप्टिक तंत्रिका का शोष कभी-कभी एक जटिलता के रूप में होता है।
पलकों का उलटा
कॉर्निया की ओर पलक के पूर्वकाल (सिलिअरी) किनारे का उलटा। इस मामले में, घुमावदार पलकें नेत्रगोलक की ऊपरी परत को घायल कर देती हैं। थोड़ी देर बाद कॉर्निया की सतह पर छोटे-छोटे खरोंच दिखाई देते हैं, जो बाद में अल्सर में बदल जाते हैं। उनके ठीक होने के बाद, निशान ऊतक के क्षेत्र नेत्रगोलक पर बने रहते हैं। यदि चिकित्सा को समय पर निर्धारित नहीं किया गया था, तो कॉर्निया की स्थायी चोट की पृष्ठभूमि के खिलाफ, दृश्य तीक्ष्णता कम हो जाती है।
पलकों के मुड़ने का कारण ऊतकों या आनुवंशिक विकृति में उम्र से संबंधित परिवर्तनों के साथ-साथ गंभीर संक्रामक रोगों (केराटाइटिस, नेत्रश्लेष्मलाशोथ), जलन, आघात या पीप सूजन के बाद की जटिलताओं के कारण गोलाकार आंख की मांसपेशियों की ऐंठन हो सकती है।
ऑप्टिक तंत्रिका सिर में ठहराव
कुछ स्रोतों में इस विकृति को "ऑप्टिक तंत्रिका सिर का शोफ" कहा जाता है। हालांकि, सूजन रोग के विकास का एक विशिष्ट संकेत नहीं है, इसे बहुत कमजोर रूप से व्यक्त किया जा सकता है।
ऑप्टिक तंत्रिका डिस्क में द्रव का ठहराव अक्सर आंख से तरल पदार्थ के बहिर्वाह में सामान्य मंदी की पृष्ठभूमि के खिलाफ देखा जाता है। आम तौर पर, इसी तरह के लक्षण मस्तिष्क की फोड़ा, नियोप्लाज्म की उपस्थिति और सिर की चोटों के साथ-साथ धमनियों और नसों के एन्यूरिज्म के साथ होते हैं।
ऑप्टिक डिस्क कंजेशन के पहले लक्षण आमतौर पर चिंता का कारण नहीं होते हैं: रोगी को मामूली सिरदर्द, आंखों में थोड़े समय के लिए काला पड़ना और दृष्टि के क्षेत्र में कोहरे की भावना की शिकायत हो सकती है।
नेत्र विज्ञान परीक्षा में परेशानी के लक्षण दिखाई देते हैं: ऑप्टिक तंत्रिका सिर का विस्तार, इसकी सतह को एक भूरे या गुलाबी रंग में धुंधला करना, मध्य क्षेत्र में edematous क्षेत्र। उसी समय, आंख की बड़ी रक्त वाहिकाएं झुक जाती हैं, और नसों का लुमेन फैलता है। दृश्य तीक्ष्णता आमतौर पर समान रहती है। समय पर उचित उपचार से रोग पूरी तरह से ठीक हो जाता है।
मोतियाबिंद
यह रोग लेंस की पारदर्शिता में कमी है, जो धीरे-धीरे दृष्टि की हानि की ओर जाता है और व्यावहारिक रूप से रूढ़िवादी उपचार के लिए उत्तरदायी नहीं है।
इस विकृति के विकास के कारण गंभीर विषाक्तता, आयनकारी विकिरण के शरीर के संपर्क में आना, कुछ चयापचय संबंधी विकार, आंखों के ऊतकों में उम्र से संबंधित परिवर्तन, बोझिल आनुवंशिकता, कुछ नेत्र रोग और यांत्रिक चोट हो सकते हैं। इसके अलावा, मोतियाबिंद या तो अधिग्रहित या जन्मजात हो सकता है।
उपरोक्त कारकों में से एक या अधिक के शरीर के संपर्क में आने के बाद, लेंस का उपकला विकृत हो जाता है, समय के साथ इसके तंतु शोष और आंशिक रूप से नष्ट हो जाते हैं। परिणामी दोषों को धीरे-धीरे तरल द्वारा बदल दिया जाता है। इसी समय, लेंस के आंतरिक भाग की रासायनिक संरचना का उल्लंघन होता है और मुख्य एंजाइमों की गतिविधि में कमी होती है।
लेंस के घाव की गंभीरता के आधार पर, मोतियाबिंद के विकास के 4 चरणों को प्रतिष्ठित किया जाता है।
स्टेज Iबुजुर्गों में उच्चारण (ज्यादातर मामलों में)। संभावित गलत निदान के साथ रोग धीरे-धीरे विकसित होता है और तदनुसार, उपचार में देरी होती है। आमतौर पर, मोतियाबिंद प्रभावित आंखों में वस्तुओं की आकृति के रुक-रुक कर दोहरीकरण, मक्खियों का चमकना और दृश्य तीक्ष्णता में धीरे-धीरे कमी से प्रकट होते हैं। एक नेत्र परीक्षा करते समय, फिलामेंटस क्षेत्रों का पता चलता है, ग्रे रंग में रंगा जाता है और लेंस के केंद्र से इसके किनारों तक की दिशा में स्थित होता है। गंभीर मोतियाबिंद के लक्षण अक्सर रोग प्रक्रिया की शुरुआत के कुछ साल बाद ही विकसित होते हैं।
स्टेज II (अपरिपक्व मोतियाबिंद)लेंस की अधिकांश सतह पर बादल छा जाता है, जबकि दृश्य तीक्ष्णता काफी कम हो जाती है। जांच के दौरान, यह भूरा-सफेद और अपारदर्शी दिखता है। उपकला की सूजन से अवांछनीय जटिलताओं का विकास हो सकता है - अंतर्गर्भाशयी दबाव में वृद्धि और कॉर्निया और परितारिका के बीच की खाई में कमी।
स्टेज III (परिपक्व मोतियाबिंद)निदान में कठिनाइयों का कारण नहीं बनता है, क्योंकि लेंस पूरी तरह से अपनी पारदर्शिता खो देता है, एक विशिष्ट मिट्टी का रंग प्राप्त करता है, और प्रभावित आंख में दृष्टि आंशिक प्रकाश धारणा तक कम हो जाती है। इस स्तर पर, मोतियाबिंद "रोक" सकता है, रोगी की स्थिति कई वर्षों तक खराब या सुधार नहीं करेगी।
स्टेज IV (ओवररिप मोतियाबिंद)अत्यंत दुर्लभ है। जैसे-जैसे रोग प्रक्रिया आगे बढ़ती है, लेंस कम होता जाता है और फिर नेत्रगोलक में पूरी तरह से घुल जाता है। एक नेत्र परीक्षा आयोजित करते समय, वाचाघात (एक लेंस की कमी) का पता चलता है।
यदि मोतियाबिंद जटिल रोगों की श्रेणी में आता है, तो यह दूसरे चरण में समाप्त होता है। यह रोग ग्लूकोमा, यूवाइटिस या रेटिनल डिस्ट्रोफी की पृष्ठभूमि में विकसित होता है। इस मामले में, अस्पष्टता केवल लेंस उपकला की पिछली सतह तक फैली हुई है।
मधुमेह मोतियाबिंदकिसी भी उम्र में विकसित हो सकता है। अक्सर, यह एक ही समय में दोनों आंखों को प्रभावित करता है और मधुमेह मेलिटस की विशेषता वाले अन्य विकारों के साथ होता है। एक नेत्र परीक्षा के दौरान, लेंस की मोटाई में अपारदर्शी और पारदर्शी परतों का एक विकल्प प्रकट होता है।
जन्मजात मोतियाबिंदबहुत धीरे-धीरे विकसित होता है और लगभग कभी जटिल नहीं होता है।
अधिकांश प्रकार के मोतियाबिंदों का इलाज सर्जरी से किया जाता है।
विटामिनयुक्त केराटाइटिस
यह रोग, संक्रामक केराटाइटिस के विपरीत, सामान्य एविटामिनोसिस (असंतुलित आहार और कुछ चयापचय संबंधी विकारों के साथ) की पृष्ठभूमि के खिलाफ विकसित होता है।
चिकित्सा साहित्य में एविटामिनस केराटाइटिस के 3 चरणों का उल्लेख है - प्रीक्सेरोसिस, ज़ेरोसिस और केराटोमलेशिया। Prexerosis आंख के कॉर्निया की ऊपरी परत का एक क्रमिक शोष (सूखना) है। ओकुलर झिल्ली धीरे-धीरे सुस्त हो जाती है, और एपिडर्मल कोशिकाएं मैक्रेशन से गुजरती हैं।
ज़ेरोसिस एविटामिनस केराटाइटिस का एक उन्नत चरण है। जैसे-जैसे पैथोलॉजिकल प्रक्रिया आगे बढ़ती है, कॉर्निया पर नियोप्लाज्म दिखाई देते हैं, जो भूरे रंग के रंग में रंगा जाता है। बाह्य रूप से, वे छोटे पैमानों से मिलते जुलते हैं। ऐसे में कॉर्निया के किनारे चमकीले सफेद हो जाते हैं।
केराटोमलेशिया अत्यंत दुर्लभ है, केवल केराटाइटिस के सबसे गंभीर मामलों में, अन्य बीमारियों से जटिल। इसी समय, कॉर्निया के एपिडर्मिस के नीचे ऊतकों का बादल छा जाता है, थोड़ी देर बाद नेत्रगोलक के खोल का स्तरीकरण होता है। पैथोलॉजिकल प्रक्रिया गहरे अल्सर के गठन के साथ होती है। रोग की शुरुआत से 2-3 दिनों के बाद, अल्सरेशन अपरिवर्तनीय हो जाता है। गहन चिकित्सा के बाद भी, सकल दोषों का गठन अपरिहार्य है - कॉर्निया में सिकाट्रिकियल परिवर्तन। केराटाइटिस की पृष्ठभूमि के खिलाफ, ऑप्टिक तंत्रिका का शोष देखा जा सकता है, जबकि दृश्य तीक्ष्णता धीरे-धीरे कम हो जाती है।
मौसमी नेत्रश्लेष्मलाशोथ
चिकित्सा साहित्य में, इस बीमारी को अक्सर "वसंत नेत्रश्लेष्मलाशोथ" कहा जाता है। इसकी घटना के कारणों को स्थापित नहीं किया गया है। शायद पूर्वगामी कारकों में से एक सूर्य का पराबैंगनी विकिरण है। ज्यादातर इस तरह की बीमारी पुरुषों में होती है। मौसमी नेत्रश्लेष्मलाशोथ के विकास के पहले लक्षण आंखों में गंभीर जलन, आंख में एक विदेशी शरीर की सनसनी, खुजली और गंभीर फोटोफोबिया हैं। थोड़ी देर के बाद, श्लेष्म झिल्ली पर छोटे उत्तल नियोप्लाज्म दिखाई देते हैं, जो सफेद या पीले रंग में रंगे होते हैं। वसंत नेत्रश्लेष्मलाशोथ, जैसा कि इसके नाम का तात्पर्य है, वसंत ऋतु में होता है, और विकृति के लक्षण अगस्त के अंत तक बने रहते हैं।
नेत्रश्लेष्मलाशोथ औषधीय
यह तथाकथित दवा रोगों में से एक है। औषध नेत्रश्लेष्मलाशोथव्यापक स्पेक्ट्रम एंटीबायोटिक दवाओं, सल्फोनामाइड्स, एनेस्थीसिया आदि का उपयोग करके सामान्य गहन चिकित्सा के बाद विकसित होता है।
रक्त में दवाओं की एकाग्रता अधिकतम तक पहुंचने के बाद रोग के पहले लक्षण दिखाई देते हैं। आंखों की श्लेष्मा झिल्ली की सूजन तेजी से फैलती है, पलकें लाल हो जाती हैं और सूज जाती हैं, और आंखों के चारों ओर एक छोटा सा दाने दिखाई दे सकता है। उपचार में एंटीएलर्जिक दवाओं को निर्धारित करना और मुख्य चिकित्सा को समायोजित करना शामिल है।
निकट दृष्टिदोष और दूरदर्शिता
वर्तमान में, हाइपरोपिया और मायोपिया के विकास के वास्तविक कारणों के बारे में विशेषज्ञों के बीच कोई आम सहमति नहीं है। कुछ शोधकर्ता बिगड़ा हुआ दृश्य तीक्ष्णता को एक वंशानुगत बीमारी मानते हैं, जबकि अन्य यह सुनिश्चित करते हैं कि आदर्श से विचलन कुछ बीमारियों की पृष्ठभूमि के खिलाफ, काम के दौरान विकसित होता है, आदि।
तथ्य यह है कि वंशानुगत सिद्धांत में वास्तविक पूर्वापेक्षाएँ हैं, वैज्ञानिक अनुसंधान के परिणामों से इसका प्रमाण मिलता है। उदाहरण के लिए, विभिन्न परिवारों में पले-बढ़े बच्चों की जांच करते समय, लेकिन समान परिस्थितियों में, यह पता चला कि एक बच्चे को दृश्य तीक्ष्णता विकार है, जबकि दूसरे में यह पैरामीटर आदर्श से मेल खाता है। कुछ परिवारों में, मायोपिया पूर्वजों से वंशजों को पारित किया गया था। इसके अलावा, आदर्श से यह विचलन उन लोगों में पाया गया जो दृश्य तंत्र (चरवाहों, खानाबदोशों, आदि) के तनाव से संबंधित गतिविधियों में शामिल नहीं थे।
हालांकि, मायोपिया की अधिग्रहित प्रकृति के सिद्धांत को भी काफी ठोस पुष्टि मिलती है। जैसा कि आप जानते हैं, शारीरिक विकास की कुछ विशेषताओं के कारण, बच्चे दूरदर्शी पैदा होते हैं, इसलिए, जीवन के पहले कुछ वर्षों के दौरान उनमें मायोपिया का निदान दुर्लभ मामलों में किया जाता है। लेकिन स्कूली शिक्षा की प्रक्रिया में, पैथोलॉजिकल प्रक्रियाएं आगे बढ़ती हैं, और हाई स्कूल के छात्रों के बीच पहले से ही बहुत सारे मायोपिक हैं। सटीक निर्माण श्रमिकों, कार्यालय कर्मचारियों, और इसी तरह की दृष्टि की समस्याएं भी आम हैं।
इसके बाद, यह पता चला कि प्रत्येक सिद्धांत में सही और गलत दोनों धारणाएं हैं। मायोपिया लंबे समय तक आंखों के तनाव के परिणामस्वरूप विकसित होता है (उदाहरण के लिए, प्रतिकूल परिस्थितियों में काम करते समय, आराम के लिए पर्याप्त परिस्थितियों की कमी, आदि)। नकारात्मक कारक डेस्क की अनुचित या अपर्याप्त रोशनी, खराब कागज और पाठ्यपुस्तकों की छपाई, असुविधाजनक स्कूल फर्नीचर हैं, अर्थात, यदि कुछ स्वच्छता मानकों का पालन किया जाता है, तो मायोपिया के विकास को रोका जा सकता है और यहां तक कि दृश्य तीक्ष्णता में भी सुधार किया जा सकता है। ऐसी विकृति का समय पर निदान भी महत्वपूर्ण है: कैसे पहले की बीमारीइसकी पहचान कर ली गई है, इसका इलाज करना उतना ही आसान है।
मायोपिया के साथ, एक व्यक्ति अपने से दूर की वस्तुओं को स्पष्ट रूप से देखना बंद कर देता है। उनकी सावधानीपूर्वक जांच करने के लिए, उसे या तो एक निश्चित दूरी तक पहुंचना चाहिए, या दृढ़ता से झुकना चाहिए। ये उपाय इस तथ्य की ओर ले जाते हैं कि रेटिना पर पड़ने वाले प्रकाश की मात्रा कम हो जाती है, और अनुमानित छवि की स्पष्टता बढ़ जाती है। जब कोई वस्तु आंख के करीब होती है, तो उसके द्वारा परावर्तित प्रकाश की किरणें सीधे नहीं, बल्कि एक निश्चित कोण पर रेटिना से टकराते हुए पक्षों की ओर निर्देशित होंगी। यही कारण है कि वे अंततः रेटिना की सतह पर ध्यान केंद्रित कर सकते हैं। जैसे-जैसे मायोपिया बढ़ता है, यह दूरी कम होती जाती है।
कम मायोपिया वाले रोगी की एकमात्र समस्या दूर की वस्तुओं को देखना है, और कंप्यूटर पर पढ़ने और काम करने से उसे कठिनाई नहीं होती है। यदि रोग बढ़ता है, तो चश्मे या कॉन्टैक्ट लेंस की अब आवश्यकता नहीं है। मायोपिया से पीड़ित अधिकांश लोगों के लिए, डॉक्टर आंखों को "राहत" देने के लिए हर समय चश्मा पहनने की सलाह देते हैं। सही ढंग से चयनित प्रकाशिकी प्रकाश किरणों के फोकस में एक अवांछित दोष को समाप्त कर देगी और आंखों की स्थिति पर प्रतिकूल प्रभाव नहीं डालेगी।
चश्मे का सही चयन किसी विशेषज्ञ के लिए आसान काम नहीं है। एक ओर, दृश्य तीक्ष्णता को समायोजित किया जाना चाहिए ताकि मायोपिया या दूरदर्शिता से पीड़ित व्यक्ति एक पेशा चुनने में प्रतिबंध के बिना सामान्य जीवन जी सके। दूसरी ओर, चश्मा जो दृष्टि को सामान्य तक बढ़ाता है, आंखों को आराम देता है, मांसपेशियां कमजोर और शोष हो जाती हैं, और मायोपिया की डिग्री बढ़ जाती है। यही कारण है कि वयस्कों के लिए आवश्यकता से कम डायोप्टर वाले चश्मे आमतौर पर निर्धारित किए जाते हैं। जैसे-जैसे उनकी आंखें बढ़ती रहती हैं, बच्चे पूरी तरह से दृष्टि सुधार से गुजरते हैं।
कभी-कभी मायोपिया, दृश्य तीक्ष्णता में गिरावट के अलावा, कुछ अप्रिय लक्षणों के साथ होता है, उदाहरण के लिए, नेत्रगोलक में दर्द जो पढ़ते समय होता है। यह विकृति शारीरिक कारणों से है। अपर्याप्त "दूर" दृष्टि के साथ, रोगी को एक किताब या एक बारीकी से जांच की गई वस्तु को आंखों से दूर रखने के लिए मजबूर किया जाता है। इस मामले में, नेत्रगोलक "स्वचालित रूप से" नाक के पुल के करीब चले जाते हैं, कुछ मांसपेशियां ओवरस्ट्रेन हो जाती हैं और जल्दी थक जाती हैं। उत्तरार्द्ध विशेषता दर्द दर्द का कारण बनता है। कुछ मामलों में, मांसपेशियों में ऐंठन डायवर्जेंट स्क्विंट की ओर ले जाती है।
मायोपिया के नकारात्मक परिणामों से बचने के लिए, किसी को दृष्टि सुधार नहीं छोड़ना चाहिए। एक अस्थायी विकल्प के रूप में, आप चश्मा उठा सकते हैं, फिर सॉफ्ट पर स्विच कर सकते हैं कॉन्टेक्ट लेंसया एक साधारण सर्जरी का फैसला करें। वैसे, चश्मे को मायोपिया को बेअसर करने का पुराना तरीका नहीं माना जाना चाहिए। एक प्राथमिक रूप से डिज़ाइन किया गया ऑप्टिकल उपकरण हल्के और मध्यम मायोपिया में दृश्य तीक्ष्णता की कमी की पूरी तरह से भरपाई कर सकता है। इसके अलावा, एक सुंदर फ्रेम एक बहुत ही फैशनेबल एक्सेसरी है जो छवि में मौलिकता और यहां तक कि कुछ पवित्रता भी जोड़ता है।
वस्तुनिष्ठ रूप से, उच्च डिग्री के मायोपिया के विपरीत, कम डिग्री का मायोपिया एक बीमारी नहीं है - यह एक दृश्य दोष है जो एक संक्रामक या गैर-संक्रामक बीमारी, लंबे समय तक अधिक काम करने आदि का परिणाम है। गंभीर मायोपिया आमतौर पर गंभीर के साथ होता है जटिलताओं, कभी-कभी नेत्रगोलक की झिल्लियों के हाइपरेक्स्टेंशन, रेटिना की विकृति और इसकी सभी परतों को बिगड़ा हुआ रक्त आपूर्ति जैसे अपरिवर्तनीय परिणाम होते हैं। उसी समय, उत्तरार्द्ध विशेषता रोग परिवर्तनों से गुजरता है: इसकी सतह पर हल्के पीले रक्तहीन फॉसी दिखाई देते हैं। यदि परिवर्तित क्षेत्र रेटिना के केंद्र में हैं, तो दृश्य तीक्ष्णता लगातार कम हो जाती है और इसे चश्मे या कॉन्टैक्ट लेंस से ठीक नहीं किया जा सकता है। छोटी इंट्राओकुलर रक्त वाहिकाओं का टूटना कम आम है, जिससे रेटिना, कांच के शरीर और नेत्रगोलक के अन्य ऊतकों में पंचर या व्यापक रक्तस्राव होता है। ऐसे मामलों में, दृश्य तीक्ष्णता में भी कमी आती है।
कभी-कभी मायोपिया के साथ, पैथोलॉजिकल परिवर्तन होते हैं कांच का... रोगी लगातार या समय-समय पर आंखों के सामने भूरे या कोयले-काले डॉट्स देखता है, जो कि गुच्छे, रेखाएं, अल्पविराम, आकारहीन धब्बे आदि जैसे दिख सकते हैं। यह विसंगति कांच के शरीर की प्राकृतिक संरचना के परिवर्तन से जुड़ी है।
सबसे गंभीर मामलों में (उदाहरण के लिए, उच्च ग्रेड जटिल मायोपिया), रेटिना डिटेचमेंट विकसित हो सकता है। उसी समय, दृश्य तीक्ष्णता बहुत जल्दी प्रकाश धारणा या यहां तक कि पूर्ण अंधापन तक गिर जाती है। रेटिना टुकड़ी के मामले में, रोगी की मदद करने का एकमात्र विकल्प आधुनिक चिकित्सा उपकरणों (एक विशेष लेजर सहित) का उपयोग करके एक आपातकालीन ऑपरेशन है, अन्यथा रोग परिवर्तन जल्दी से अपरिवर्तनीय हो जाएंगे।
गंभीर मायोपिया के साथ नेत्रगोलक की विकृति के कारण, आंतरिक रक्त वाहिकाओं की स्थिति अनिवार्य रूप से बिगड़ जाती है: उनकी दीवारों की पारगम्यता बढ़ जाती है, और लोच कम हो जाती है। यही कारण है कि नेत्र रोग विशेषज्ञ मायोपिया के रोगियों को सौना या स्नान करने की सलाह नहीं देते हैं - उच्च तापमान के शरीर के संपर्क में आने से रिफ्लेक्स वासोडिलेशन होता है और इससे कई अंतर्गर्भाशयी रक्तस्राव हो सकते हैं। दूरदर्शी लोगशराब को स्पष्ट रूप से contraindicated है, क्योंकि चयापचय की प्रक्रिया में बनने वाले इथेनॉल डेरिवेटिव सभी अंगों और ऊतकों की स्थिति को नकारात्मक रूप से प्रभावित करते हैं। कम तापमान (उदाहरण के लिए, स्की रिसॉर्ट में आराम करने के लिए) के संपर्क में आना भी अवांछनीय है, क्योंकि वाहिकासंकीर्णन उनके फैलाव से कम हानिकारक नहीं है। आमतौर पर सीधी मायोपिया किसी व्यक्ति के प्रदर्शन को प्रभावित नहीं करती है। लेकिन मध्यम और उच्च मायोपिया के साथ, पेशे की पसंद सीमित है: ऐसे लोगों के लिए लगातार आंखों के तनाव (पीसी ऑपरेटर, सचिव, सुधारक, आदि) के साथ-साथ महत्वपूर्ण शारीरिक परिश्रम या तापमान से जुड़े पदों पर काम करना अवांछनीय है। परिवर्तन। हालांकि, इस तरह के काम की अस्वीकृति का कोई मतलब नहीं है, क्योंकि इस मामले में नेत्रगोलक के ऊतकों में रोग संबंधी परिवर्तन गायब नहीं होते हैं। हर चीज में माप का पालन करना चाहिए।
मायोपिया की तुलना में दूरदर्शिता बहुत कम आम है। इस विसंगति की उपस्थिति में, व्यक्ति आंखों के करीब की वस्तुओं की तुलना में दूर की वस्तुओं को बेहतर देखता है। दूरदर्शिता से पीड़ित व्यक्ति की आंखों में पड़ने वाली परावर्तित प्रकाश किरणें रेटिना पर ध्यान केंद्रित नहीं करती हैं: ऊतकों से गुजरते हुए, वे इसके पीछे एक बिंदु पर (या नेत्रगोलक के पीछे भी) बंद हो जाती हैं। बेशक, यह कथन सशर्त है, यह हमें केवल अपवर्तक त्रुटि की एक तस्वीर दिखाता है। कभी-कभी दूरदर्शिता का आकार सामान्य से छोटी दिशा में भिन्न होता है, या नेत्रगोलक के ऑप्टिकल सिस्टम के संचालन में गड़बड़ी होती है। समायोजन तंत्र का कार्य, जो लेंस की वक्रता को बदलता है, कुछ हद तक स्थिति में सुधार करता है, लेकिन दृश्य तीक्ष्णता अभी भी अपूर्ण है।
आवास स्वचालित रूप से होता है - अंतःस्रावी सिलिअरी पेशी के संकुचन से। लेंस की वक्रता की डिग्री जितनी अधिक होती है, प्रकाश किरणों का आंख में प्रवेश करने का अपवर्तन उतना ही मजबूत होता है, दृष्टि के अंगों के पास स्थित वस्तुओं की आकृति उतनी ही स्पष्ट होती जाती है। जब इसे चपटा किया जाता है, तो केवल दूर की वस्तुएं ही स्पष्ट रूप से दिखाई देती हैं।
मायोपिया की तरह, हाइपरोपिया को इसकी गंभीरता के अनुसार वर्गीकृत किया जाता है। इस विसंगति की कम डिग्री के साथ, एक व्यक्ति उत्कृष्ट "दूर" दृष्टि रखता है, क्योंकि उसका समायोजन तंत्र अभी भी मौजूदा विकृति की भरपाई करने में सक्षम है। आंखों से नजदीकी दूरी पर स्थित वस्तुओं के साथ काम करना भी संभव है, लेकिन मांसपेशियों का एक महत्वपूर्ण ओवरस्ट्रेन है। हाइपरोपिया की औसत और उच्च डिग्री के साथ, "दूर" और "करीबी" दृष्टि दोनों की तीक्ष्णता प्रभावित होती है।
अपवर्तन में विद्यमान कमियों को दूर करने के लिए अवतल (फोकसिंग) चश्मे वाले विशेष चश्मे का प्रयोग किया जाता है। इस तरह के लेंस आंखों की अपवर्तक शक्ति को बढ़ाने और लेंस के कुछ कार्यों को करने में सक्षम होते हैं।
कभी-कभी, हाइपरोपिया के साथ, समय पर ध्यान नहीं दिया जाता है और ठीक नहीं किया जाता है, सिलिअरी पेशी की तथाकथित पुरानी थकान होती है। बाह्य रूप से, यह नेत्रगोलक और ललाट क्षेत्र में स्पष्ट दर्दनाक संवेदनाओं द्वारा प्रकट होता है, जो निकट दूरी वाली वस्तुओं के साथ लंबे समय तक काम के दौरान उत्पन्न होते हैं।
हाइपरोपिया की माध्यमिक अभिव्यक्तियाँ पलकों की लालिमा, विपुल लैक्रिमेशन और बार-बार झपकने की आवश्यकता हो सकती हैं। अत्यधिक विस्तारित आंख की मांसपेशियों को रक्त की आपूर्ति के उल्लंघन के कारण, सहवर्ती रोग (उदाहरण के लिए, जौ) विकसित हो सकते हैं। रोगसूचक उपचार आमतौर पर अप्रभावी हो जाता है, क्योंकि कीटाणुनाशक और पुनर्स्थापना एजेंट रोग के कारण को समाप्त नहीं करते हैं, लेकिन उपयुक्त लेंस के चयन के बाद, अप्रिय घटनाएं बहुत जल्दी गायब हो जाती हैं।
स्क्वान एक बीमारी या एक व्यक्तिगत विशेषता है
इस रोग को एक कारण के लिए एक अलग खंड में माना जाएगा। अक्सर, भेंगापन केवल उपहास का विषय और संदिग्ध बुद्धि का स्रोत होता है। बहुत से लोग इसे केवल एक कॉस्मेटिक दोष के रूप में देखते हैं जो दृश्य तीक्ष्णता को प्रभावित नहीं करता है और रोगी को केवल मनोवैज्ञानिक असुविधा का कारण बनता है। वास्तव में, स्ट्रैबिस्मस एक गंभीर बीमारी है, जो गंभीर जटिलताओं से भरी होती है।
चिकित्सा में, स्ट्रैबिस्मस को केंद्रीय अक्ष से एक या दोनों नेत्रगोलक के विचलन की विशेषता वाली स्थिति के रूप में परिभाषित किया गया है (अधिक सरलता से, आंखें अलग-अलग दिशाओं में दिखती हैं)। नतीजतन, वस्तुओं पर आंख का सटीक ध्यान केंद्रित करना असंभव हो जाता है। इस बीमारी के लक्षण स्पष्ट हैं, और निदान के लिए किसी विशेषज्ञ की मदद की आवश्यकता नहीं होती है।
सबसे अधिक बार, स्ट्रैबिस्मस २-३ साल के बच्चों में होता है, क्योंकि यह इस उम्र में है कि "दोस्ताना" आंखों का काम शुरू होता है। आंकड़ों के अनुसार, 2% बच्चे कमजोर या गंभीर रूप से इस बीमारी से पीड़ित होते हैं।
स्ट्रैबिस्मस 2 प्रकार के होते हैं - लकवाग्रस्त और मैत्रीपूर्ण।
रोग का पहला रूप नेत्रगोलक की गति के लिए जिम्मेदार मांसपेशियों को दर्दनाक या संक्रामक क्षति की पृष्ठभूमि के खिलाफ विकसित होता है। कम सामान्यतः, यह विसंगति ऑप्टिक तंत्रिका के घावों के साथ विकसित होती है। उसी समय, केवल 1 आंख भेंगा (विरोधाभासी रूप से, यह बरकरार है)। वस्तु की जांच के दौरान, रोगग्रस्त आंख, जो हिलने-डुलने की क्षमता खो चुकी है, इस प्रक्रिया में भाग नहीं लेती है, और स्वस्थ व्यक्ति दृश्य तीक्ष्णता बनाए रखने के लिए अधिक या कम कोण पर विचलित हो जाता है।
सहवर्ती स्ट्रैबिस्मस के साथ, दोनों आंखें बारी-बारी से केंद्रीय अक्ष से लगभग समान मात्रा में विचलित होती हैं। यह विसंगति सबसे अधिक बार एक वंशानुगत विकृति है और दृष्टि के अंगों के अंतर्गर्भाशयी गठन का उल्लंघन है।
अभिसारी स्ट्रैबिस्मस को अक्सर दूरदर्शिता के साथ देखा जाता है (इस मामले में 1 नेत्रगोलक नाक के पुल तक भटक जाता है)। और विचलन, इसके विपरीत, मायोपिया की पृष्ठभूमि के खिलाफ विकसित होता है, जिसमें एक आंख मंदिर में "चलती" होती है। लंबवत स्ट्रैबिस्मस (अधिक दुर्लभ) विभिन्न कारणों से हो सकता है - 1 नेत्रगोलक ऊपर या नीचे की ओर विचलन करता है।
अन्य नेत्र विकृति की तरह, इस रोग के लिए एक नेत्र रोग विशेषज्ञ द्वारा योग्य उपचार की आवश्यकता होती है। यह विसंगति उम्र के साथ गायब नहीं होती है, और इसलिए शीघ्र सुधार की आवश्यकता होती है। औसतन, चिकित्सा में लगभग 3 साल लगते हैं - रोगी की स्थिति की गंभीरता और सहवर्ती बीमारियों की उपस्थिति के आधार पर। स्ट्रैबिस्मस से पीड़ित बच्चे के माता-पिता को किसी विशेषज्ञ की सभी नियुक्तियों का पालन करने में सावधानी बरतने की आवश्यकता होती है।
आमतौर पर, स्ट्रैबिस्मस के उपचार में पहला चरण उस कारण का उन्मूलन है जो केंद्रीय अक्ष से नेत्रगोलक के विचलन का कारण बनता है, अर्थात, रोगी को बिगड़ा हुआ दृश्य तीक्ष्णता से छुटकारा दिलाता है। इस मामले में, लगातार चश्मा पहनने की सलाह दी जाती है (बहुत कम उम्र से)। इस नियुक्ति की उपेक्षा नहीं की जानी चाहिए, अन्यथा बच्चे को बाद में सर्जरी की आवश्यकता हो सकती है।
मायोपिया या हाइपरोपिया को खत्म करने के बाद, आंखों की मांसपेशियों को मजबूत करने और ऐंठन को खत्म करने के लिए चिकित्सीय अभ्यास करने की सिफारिश की जाती है। अक्सर, लंबे समय तक नियमित व्यायाम के बाद, स्ट्रैबिस्मस गायब हो जाता है (यदि यह मांसपेशियों की असामान्यताओं के कारण होता है)। कभी-कभी नेत्र रोग विशेषज्ञ एक अपारदर्शी ग्लास के साथ लगातार चश्मा पहनने की सलाह देते हैं: इस मामले में, मुख्य भार "आलसी" आंख पर स्विच किया जाता है, और फिर कमजोर नेत्रगोलक की मांसपेशियों को लगातार उत्तेजित किया जाता है।
यदि चश्मा और जिम्नास्टिक अप्रभावी हैं, तो सर्जरी आवश्यक है। आमतौर पर इसे में किया जाता है प्रारंभिक अवस्थागंभीर जटिलताओं के विकास को रोकने के लिए। इस तरह के हस्तक्षेप से डरना नहीं चाहिए, अन्यथा बच्चे की दृश्य तीक्ष्णता धीरे-धीरे कम हो जाएगी, और आगे सुधार में लंबा समय लगेगा और अप्रभावी हो सकता है। सर्जिकल उपचार सामान्य या स्थानीय संज्ञाहरण के तहत २ या ३ चरणों में किया जाता है (उनके बीच का अंतराल ३-६ महीने है), और उपचार १०-१२ दिनों के भीतर होता है। ऑपरेशन व्यर्थ न हो, इसके लिए, मांसपेशियों की अखंडता को बहाल करने के बाद, बच्चे को नियमित रूप से उन्हें प्रशिक्षित करने के लिए व्यायाम करना चाहिए और डॉक्टर द्वारा अनुशंसित कार्यक्रम के अनुसार नेत्र रोग विशेषज्ञ के पास जाना चाहिए।
दुर्भाग्य से, कुछ माता-पिता आश्वस्त हैं कि स्ट्रैबिस्मस (विशेष रूप से हल्का स्ट्रैबिस्मस) सिर्फ एक कष्टप्रद कॉस्मेटिक दोष है, और इस दोष को ठीक करने के लिए बच्चे को सर्जरी के जोखिम में डालने की कोई आवश्यकता नहीं है। दरअसल, इस बीमारी से बच्चे की दूरबीन दृष्टि खराब हो जाती है। उसी समय, वह अंतरिक्ष में वस्तुओं के स्थान का निष्पक्ष रूप से आकलन नहीं कर सकता है, इसलिए, उसकी धारणा ग्रस्त है (उदाहरण के लिए, बच्चा "आगे" और "करीब" शब्दों के अर्थ को समझने में असमर्थ है)। बेशक, भविष्य में, यह स्थिति इसके विकास को नकारात्मक रूप से प्रभावित करती है। इसके अलावा, स्क्विंटिंग आंख व्यावहारिक रूप से दृश्य प्रक्रिया में शामिल नहीं होती है, जिसके परिणामस्वरूप इसमें दृश्य तीक्ष्णता अपरिवर्तनीय रूप से कम हो जाती है।
स्ट्रैबिस्मस के प्रति एक तुच्छ रवैये का एक अन्य प्रकार ऑपरेशन को बाद की तारीख तक स्थगित करना है ताकि बच्चा बड़ा हो जाए और गंभीर परिणामों के बिना हस्तक्षेप से गुजरे। कुछ मामलों में, डॉक्टर कुछ समय प्रतीक्षा करने की सलाह देते हैं, उदाहरण के लिए, न्यूरोलॉजिकल विकारों से जुड़ी असामान्यताओं के लिए जिनका उपचार चिकित्सीय रूप से किया जा सकता है। लेकिन मांसपेशियों में खराबी के साथ शल्य चिकित्साअपरिहार्य है, और इसका शीघ्र कार्यान्वयन बच्चे की सामान्य दृष्टि को बनाए रखेगा।
मंददृष्टि
Amblyopia दृष्टि का एक कार्यात्मक विकार है। यह विभिन्न लेंसों और चश्मे के साथ चिकित्सा के लिए उधार नहीं देता है। दृष्टि की गिरावट अपरिवर्तनीय रूप से प्रगति करती है। विपरीत धारणा और आवास संभावनाओं का उल्लंघन है। इस तरह के बदलाव एक में और कभी-कभी दो आंखों में हो सकते हैं। उसी समय, स्पष्ट रोग परिवर्तन दृश्य अंगमनाया नहीं जाता।
एंबीलिया के लक्षण इस प्रकार हैं:
- एक या दोनों आँखों में धुंधली दृष्टि;
- वॉल्यूमेट्रिक ऑब्जेक्ट्स के विज़ुअलाइज़ेशन के साथ समस्याओं की घटना;
- उनसे दूरी मापने में कठिनाइयाँ;
- सीखने और दृश्य जानकारी प्राप्त करने में समस्याएं।
दृष्टिवैषम्य

दृष्टिवैषम्य एक नेत्र रोग है, जिसमें रेटिना द्वारा प्रकाश किरणों की धारणा का उल्लंघन होता है। कॉर्नियल दृष्टिवैषम्य के साथ, समस्या कॉर्निया की असामान्य संरचना में निहित है। यदि लेंस में पैथोलॉजिकल परिवर्तन होते हैं, तो रोग लेंसिकुलर या लेंस प्रकार का हो सकता है।
दृष्टिवैषम्य के लक्षण इस प्रकार हैं:
- असमान और फजी किनारों वाली वस्तुओं का धुंधला दृश्य;
- दोहरी दृष्टि;
- वस्तु की बेहतर कल्पना करने के लिए अपनी आंखों को तनाव देने की आवश्यकता;
- सिरदर्द (इस तथ्य के कारण कि आंखें लगातार तनाव में हैं);
- लगातार छींटाकशी।
ब्लेफेराइटिस
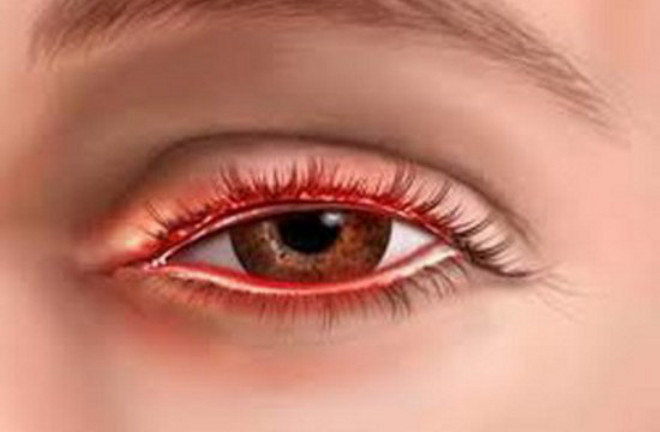
ब्लेफेराइटिस एक आम सूजन संबंधी आंख विकार है जो पलकों को प्रभावित करता है। ब्लेफेराइटिस के कई प्रकार ज्ञात हैं। अक्सर, पाठ्यक्रम पुराना होता है, इसमें देना मुश्किल होता है दवा से इलाज... ब्लेफेराइटिस अन्य नेत्र रोगों जैसे नेत्रश्लेष्मलाशोथ और नेत्र तपेदिक के साथ हो सकता है। पलकों के पुरुलेंट घाव, पलकों का झड़ना हो सकता है। उपचार के लिए गंभीर एंटीबायोटिक चिकित्सा और पैथोलॉजी के मूल कारणों की पहचान की आवश्यकता होती है।
ब्लेफेराइटिस के लक्षण:
- पलकों में सूजन;
- जलन, आंखों में रेत;
- गंभीर खुजली;
- पलकों का नुकसान;
- आंख क्षेत्र में त्वचा की सूखापन की भावना;
- पलकों पर छीलना;
- एक पपड़ी और फोड़े की उपस्थिति;
- दृष्टि में गिरावट;
- फोटोफोबिया।
मायोपिया या मायोपिया

मायोपिया एक नेत्र रोग है जो अपवर्तक त्रुटियों से जुड़ा है। रोग के साथ, बड़ी दूरी पर स्थित वस्तुओं को स्पष्ट रूप से देखना असंभव हो जाता है। पैथोलॉजी में रेटिना पर किरणों के निर्धारण का उल्लंघन होता है - वे रेटिना में ही नहीं, बल्कि उसके सामने होते हैं। इसका परिणाम धुंधली छवियों में होता है। सबसे अधिक बार, समस्या दृश्य प्रणाली में किरणों के पैथोलॉजिकल अपवर्तन में होती है।
मायोपिया के लक्षण:
- वस्तुओं का धुंधलापन, विशेष रूप से लंबी दूरी पर स्थित;
- ललाट और लौकिक क्षेत्रों में दर्द;
- आँखों में जलन;
- दूर की वस्तुओं पर स्पष्ट रूप से ध्यान केंद्रित करने में असमर्थता।
आंख का रोग

ग्लूकोमा एक पुरानी नेत्र रोग है। यह अंतर्गर्भाशयी दबाव में पैथोलॉजिकल वृद्धि पर आधारित है, जिससे ऑप्टिक नसों को नुकसान होता है। घाव की प्रकृति अपरिवर्तनीय है। अंत में, दृष्टि में एक महत्वपूर्ण गिरावट होती है, और इसका पूर्ण नुकसान भी संभव है। ग्लूकोमा के निम्न प्रकार हैं:
- खुला कोण;
- बंद कोण।
रोग के परिणाम इसके पाठ्यक्रम के चरण पर निर्भर करते हैं। तीव्र मोतियाबिंद में, दृष्टि का अचानक और अपरिवर्तनीय नुकसान हो सकता है। रोग का उपचार एक नेत्र रोग विशेषज्ञ द्वारा एक न्यूरोलॉजिस्ट के साथ मिलकर किया जाना चाहिए।
ग्लूकोमा के लक्षण:
- आंखों के सामने काली वस्तुओं की उपस्थिति;
- पार्श्व दृष्टि की गिरावट;
- अंधेरे में दृष्टि में गिरावट;
- तीक्ष्णता बूँदें;
- प्रकाश स्रोत को देखने पर "इंद्रधनुष" का आभास होता है।
दूरदर्शिता
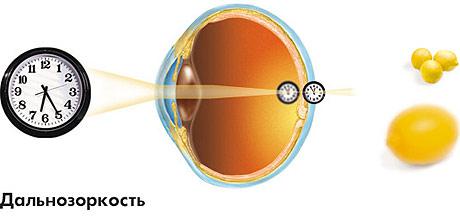
दूरदर्शिता एक नेत्र रोग है जिसमें अपवर्तन बिगड़ा हुआ है, जिसके कारण प्रकाश की किरणें रेटिना पर नहीं, बल्कि उसके पीछे स्थिर होती हैं। इसी समय, आसपास की वस्तुओं को भेद करने की क्षमता काफी क्षीण होती है।
हाइपरोपिया लक्षण:
- आंखों के सामने कोहरा;
- अस्थिमृदुता;
- स्ट्रैबिस्मस;
- दूरबीन टकटकी के साथ निर्धारण की गिरावट।
- आंखों की तेज थकान।
- बार-बार सिरदर्द।
मोतियाबिंद
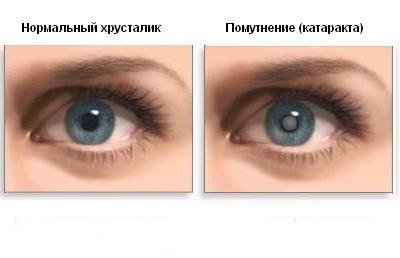
मोतियाबिंद एक बीमारी है जो आंख के लेंस के बढ़ते बादलों से जुड़ी होती है। यह रोग एक आंख या दोनों को प्रभावित कर सकता है, लेंस के एक हिस्से पर विकसित हो सकता है या इसे पूरी तरह से प्रभावित कर सकता है। बादलों के कारण प्रकाश की किरणें रेटिना तक नहीं पहुंच पाती हैं, जिससे आंखों की रोशनी कम हो जाती है, और कुछ मामलों में इसका नुकसान संभव है। बुजुर्ग लोग अक्सर दृष्टि खो देते हैं। युवा वर्ग भी इस बीमारी की चपेट में आ सकता है। इसका कारण दैहिक बीमारियों या आंखों की चोटों का अनुभव हो सकता है। जन्मजात मोतियाबिंद भी होता है।
मोतियाबिंद के लक्षण:
- दृष्टि धुंधली हो जाती है;
- इसकी गंभीरता सक्रिय रूप से कम हो रही है;
- चश्मे के नियमित प्रतिस्थापन की आवश्यकता है, नए के लिए लेंस की ऑप्टिकल शक्ति लगातार बढ़ रही है;
- रात में बहुत कम दृश्यता;
- उज्ज्वल प्रकाश के प्रति संवेदनशीलता में वृद्धि;
- रंगों में अंतर करने की क्षमता कम हो जाती है;
- पढ़ने में कठिनाई;
- कुछ मामलों में, दूसरी आंख बंद होने पर एक आंख में भूत दिखाई देता है।
keratoconus
केराटोकोनस कॉर्निया की एक अपक्षयी बीमारी है। जब कॉर्निया का पतलापन होता है, तो अंतर्गर्भाशयी दबाव के प्रभाव के कारण, यह एक शंकु का आकार लेते हुए आगे की ओर उभार जाता है, जबकि गोलाकार आकार आदर्श होता है। यह रोग अक्सर युवा लोगों में प्रकट होता है, रोग के दौरान, कॉर्निया के ऑप्टिकल गुण बदल जाते हैं। इस वजह से, दृश्य तीक्ष्णता काफी बिगड़ जाती है। रोग के प्रारंभिक चरण में, चश्मे के साथ दृष्टि सुधार अभी भी संभव है।
केराटोकोनस लक्षण:
- एक आंख की दृष्टि में तेज गिरावट;
- वस्तुओं की रूपरेखा स्पष्ट रूप से दिखाई नहीं दे रही है;
- उज्ज्वल प्रकाश स्रोतों को देखते समय, उनके चारों ओर प्रभामंडल दिखाई देते हैं;
- लेंस वृद्धि के साथ नियमित रूप से चश्मा बदलने की आवश्यकता है;
- मायोपिया का विकास मनाया जाता है;
- आंखें जल्दी थक जाती हैं।
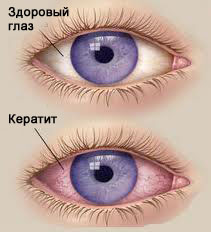
केराटाइटिस एक ऐसी बीमारी है जिसके दौरान नेत्रगोलक का कॉर्निया सूज जाता है, जिससे आंखों में बादल छा जाते हैं। इस बीमारी का सबसे आम कारण वायरल संक्रमण या इसके परिणामस्वरूप आंख को नुकसान है। कॉर्नियल सूजन आंख के अन्य हिस्सों में भी फैल सकती है।
केराटाइटिस के तीन रूप हैं:
- आसान;
- उदारवादी;
- अधिक वज़नदार।
केराटाइटिस के कारण को देखते हुए, इसे इसमें वर्गीकृत किया गया है:
- बहिर्जात (भड़काऊ प्रक्रिया एक बाहरी कारक के कारण शुरू हुई);
- अंतर्जात (सूजन का कारण मानव शरीर में आंतरिक नकारात्मक परिवर्तन था)।
केराटाइटिस के लक्षण:
- प्रकाश का डर;
- बार-बार फटना;
- पलक या नेत्रगोलक का लाल रंग का अस्तर;
- ब्लेफरोस्पाज्म (पलक सिकुड़ती है);
- ऐसा महसूस होता है कि आंख में कुछ चला गया है, कॉर्निया की प्राकृतिक चमक खो गई है।
कंप्यूटर विजन सिंड्रोम

कंप्यूटर विज़न सिंड्रोम कंप्यूटर पर काम करने के कारण दृष्टि के रोग संबंधी लक्षणों का एक संग्रह है। लगभग 60% उपयोगकर्ताओं में एक डिग्री या किसी अन्य के लिए, कंप्यूटर विज़ुअल सिंड्रोम प्रकट होता है। यह मुख्य रूप से मॉनिटर पर छवि की बारीकियों के कारण होता है। कार्यस्थल के अनुचित एर्गोनॉमिक्स, साथ ही कंप्यूटर के लिए अनुशंसित कार्य अनुसूची का अनुपालन न करना, इन लक्षणों की घटना में योगदान करते हैं।
कंप्यूटर विजन सिंड्रोम के लक्षण:
- दृश्य तीक्ष्णता में कमी हो सकती है;
- आंखों की थकान में वृद्धि;
- दूर या निकट की वस्तुओं पर ध्यान केंद्रित करने में समस्या;
- विभाजित छवि;
- फोटोफोबिया।
दर्द, चुभन, जलन, हाइपरमिया (लालिमा), फटना, सूखी आंखें भी संभव हैं।
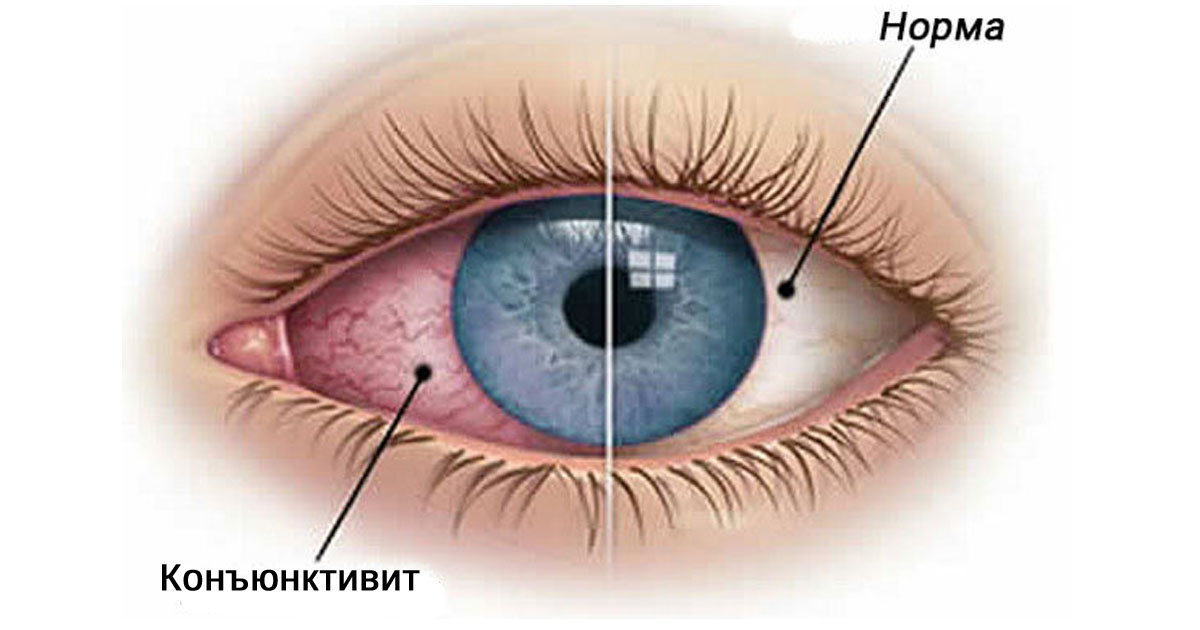
आँख आना
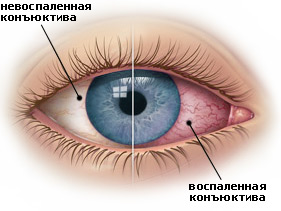
नेत्रश्लेष्मलाशोथ नेत्रश्लेष्मला (श्लेष्म झिल्ली) की सूजन है जो नेत्रगोलक की बाहरी सतह को कवर करती है, साथ ही उनके संपर्क में पलकों की सतह को भी। कंजंक्टिवाइटिस वायरल, क्लैमाइडियल, बैक्टीरियल, फंगल या एलर्जी हो सकता है। कुछ प्रकार के नेत्रश्लेष्मलाशोथ संक्रामक होते हैं और जल्दी से घर में फैल जाते हैं। सिद्धांत रूप में, संक्रामक नेत्रश्लेष्मलाशोथ दृष्टि के लिए खतरा पैदा नहीं करता है, लेकिन कुछ मामलों में इसके गंभीर परिणाम हो सकते हैं।
नेत्रश्लेष्मलाशोथ के लक्षण स्थिति के प्रकार के आधार पर भिन्न होते हैं: हाइपरमिया (लालिमा) और पलकों की सूजन।
- बलगम या मवाद का निर्वहन;
- फाड़;
- खुजली और जलन।
धब्बेदार अध: पतन (एएमडी)
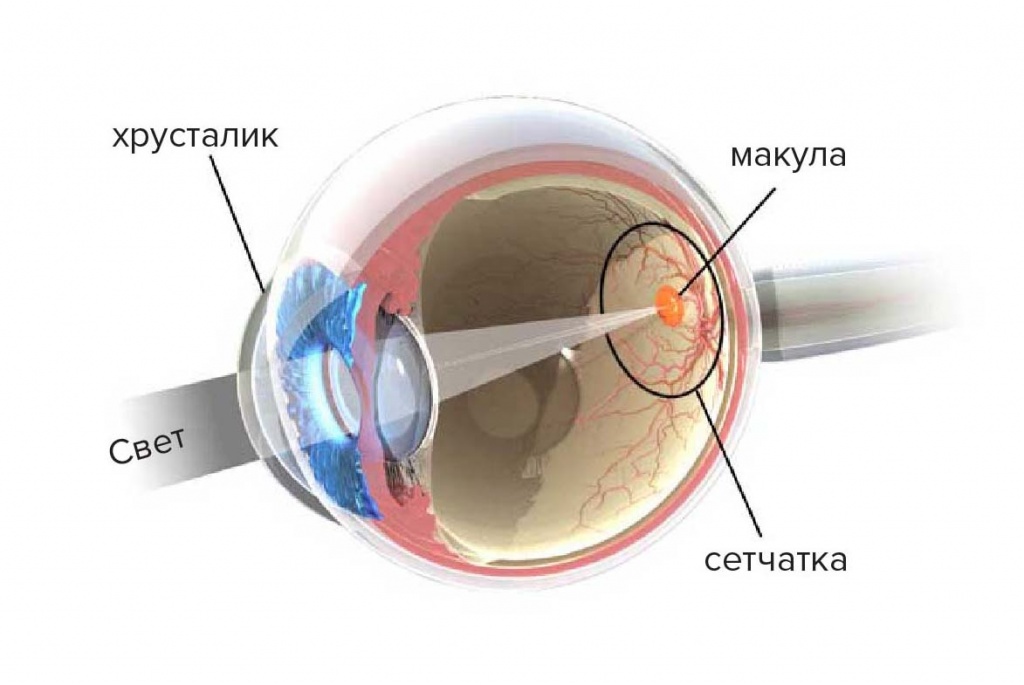
मैक्युला आंख के रेटिना के केंद्र में स्थित एक छोटा सा क्षेत्र है, जो दृष्टि की स्पष्टता और रंगों की धारणा की सटीकता के लिए जिम्मेदार है। मैक्यूलर डिजनरेशन मैक्युला की एक पुरानी अपक्षयी बीमारी है जो दो रूपों में मौजूद होती है: एक गीला और दूसरा सूखा होता है। दोनों केंद्रीय दृष्टि में तेजी से बढ़ती गिरावट का कारण बनते हैं, लेकिन गीला रूप अधिक खतरनाक और केंद्रीय दृष्टि के पूर्ण नुकसान से भरा होता है।
धब्बेदार अध: पतन के लक्षण:
- देखने के क्षेत्र के बीच में एक बादल स्थान;
- पढ़ने में असमर्थता;
- छवि की रेखाओं और आकृति का विरूपण।
आँखों में उड़ जाता है

आँखों में "मक्खियाँ" - इस घटना को कांच के शरीर का विनाश कहा जाता है। इसका कारण कांच के शरीर की संरचना में स्थानीय गड़बड़ी है, जिससे फ्लोटिंग "मक्खियों" के रूप में माना जाने वाला वैकल्पिक रूप से अपारदर्शी कणों की उपस्थिति होती है। कांच के शरीर का विनाश अक्सर होता है, इस विकृति से दृष्टि को कोई खतरा नहीं होता है, लेकिन मनोवैज्ञानिक असुविधा उत्पन्न हो सकती है।
कांच के शरीर के विनाश के लक्षण: मुख्य रूप से बाहरी छवियों (डॉट्स, छोटे धब्बे, धागे) के रूप में उज्ज्वल प्रकाश में दिखाई देते हैं, आसानी से देखने के क्षेत्र में चलते हैं।
रेटिनल डिसइंसर्शन
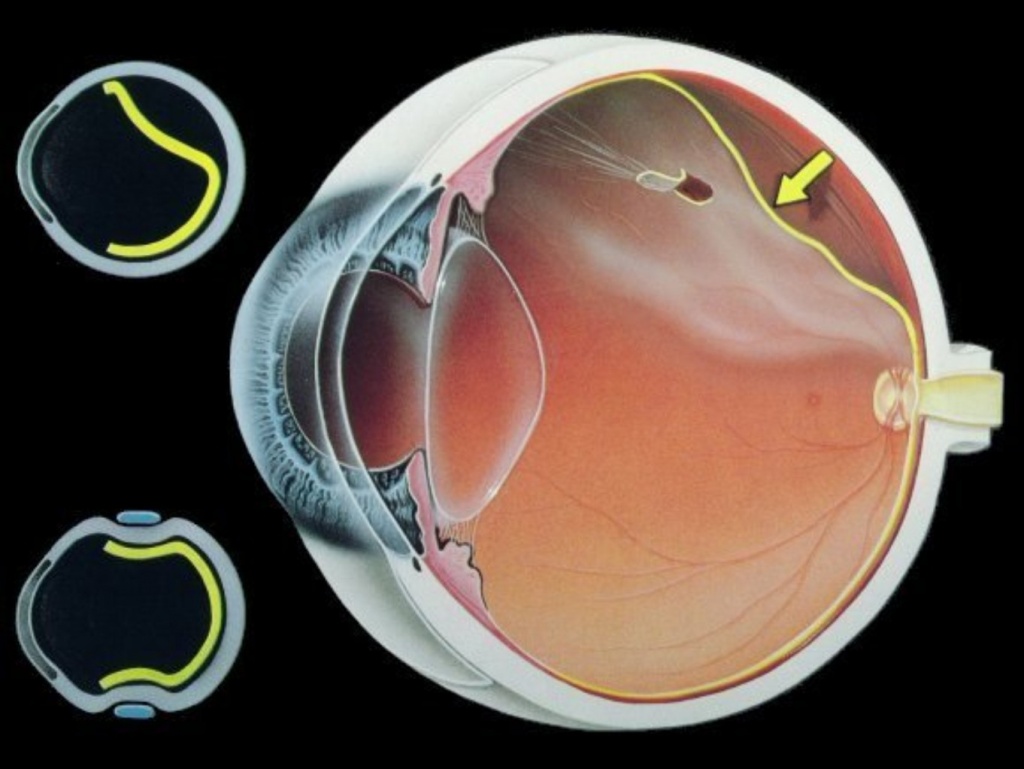
रेटिनल डिटेचमेंट रेटिना की आंतरिक परत को गहरे रंगद्रव्य उपकला ऊतक और कोरॉइड से अलग करने की एक रोग प्रक्रिया है। यह सबसे खतरनाक बीमारियों में से एक है जो अन्य नेत्र रोगों के बीच पाई जा सकती है। यदि टुकड़ी के दौरान तत्काल सर्जिकल हस्तक्षेप नहीं किया जाता है, तो व्यक्ति पूरी तरह से देखने की क्षमता खो सकता है।
इस नेत्र रोग के मुख्य लक्षण
- आंखों में चकाचौंध और चिंगारी की लगातार घटना;
- आँखों के सामने घूंघट;
- तीक्ष्णता में गिरावट;
- आसपास की वस्तुओं की उपस्थिति का दृश्य विरूपण।
नेत्र संबंधी रसिया
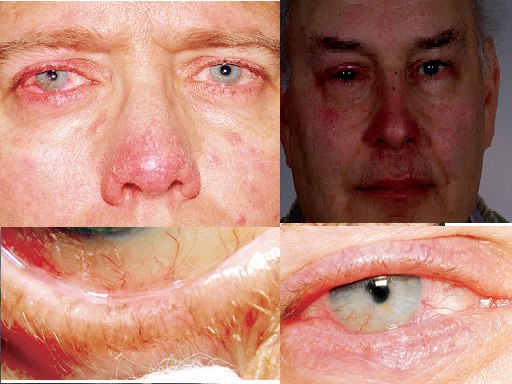
नेत्र संबंधी रसिया एक प्रकार का त्वचा रोग है जिसे आमतौर पर रोसैसिया के रूप में जाना जाता है। इस रोग की मुख्य अभिव्यक्तियाँ हल्की जलन और आँखों का सूखापन, धुंधली दृष्टि हैं। यह रोग आंखों की सतह की गंभीर सूजन के रूप में अपने चरमोत्कर्ष पर पहुंच जाता है। नेत्र रसिया की पृष्ठभूमि के खिलाफ, केराटाइटिस विकसित हो सकता है।
नेत्र संबंधी रसिया लक्षण:
- आंखों की बढ़ी हुई सूखापन;
- लालपन;
- बेचैनी की भावना;
- प्रकाश का डर;
- सूजन ऊपरी पलक;
- रूसी के रूप में पलकों पर सफेद कण;
- जौ;
- पलकों का नुकसान;
- दृष्टि की गिरावट;
- आंखों के बार-बार होने वाले संक्रामक रोग, पलकों की सूजन।
- टेरिगम
पेटीगम
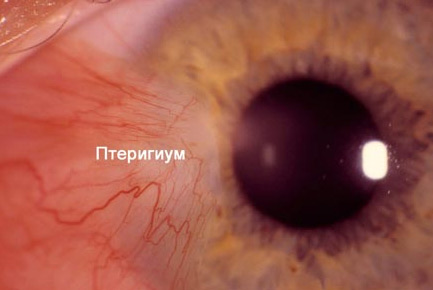
Pterygum एक अपक्षयी नेत्र रोग है जिसमें नेत्रगोलक का कंजाक्तिवा शामिल होता है और जैसे-जैसे यह आगे बढ़ता है, कॉर्निया के केंद्र तक पहुंच सकता है। अपने तीव्र रूप में, रोग कॉर्निया के केंद्रीय ऑप्टिकल क्षेत्र को संक्रमित करने की धमकी देता है, जो बाद में दृष्टि के स्तर में कमी और कभी-कभी इसके पूर्ण नुकसान का कारण बन सकता है। प्रभावी तरीकाबीमारी का इलाज सर्जरी है।
रोग के प्रारंभिक चरण में pterygum के लक्षण पूरी तरह से अनुपस्थित हैं। यदि रोग बढ़ता है, तो दृश्य तीक्ष्णता में कमी, आँखों में कोहरा, बेचैनी, लालिमा, खुजली और सूजन होती है।
ड्राई आई सिंड्रोम

ड्राई आई सिंड्रोम आजकल काफी आम है। सिंड्रोम के मुख्य कारण आंखों के कॉर्निया से आंसू का खराब होना और वाष्पीकरण है। बहुत बार, रोग प्रगतिशील Sjogren सिंड्रोम या अन्य बीमारियों का कारण बन सकता है जो आँसू की संख्या को कम करने पर सीधा प्रभाव डालते हैं, और लैक्रिमल ग्रंथियों के संक्रमण को भी भड़का सकते हैं।
आंखों में जलन की वजह से हो सकता है ड्राई आई सिंड्रोम, कुछ चीजों के सेवन से दवाओं, ऑन्कोलॉजिकल रोगया भड़काऊ प्रक्रियाएं।
सूखी आंख के लक्षण:
- महान लैक्रिमेशन या, इसके विपरीत, आँसू की पूर्ण अनुपस्थिति;
- आँखों की लाली;
- बेचैनी;
- प्रकाश का डर;
- धुंधली छवियां;
- आँखों में जलन;
- दृश्य तीक्ष्णता में कमी।
चालियाज़ियोन
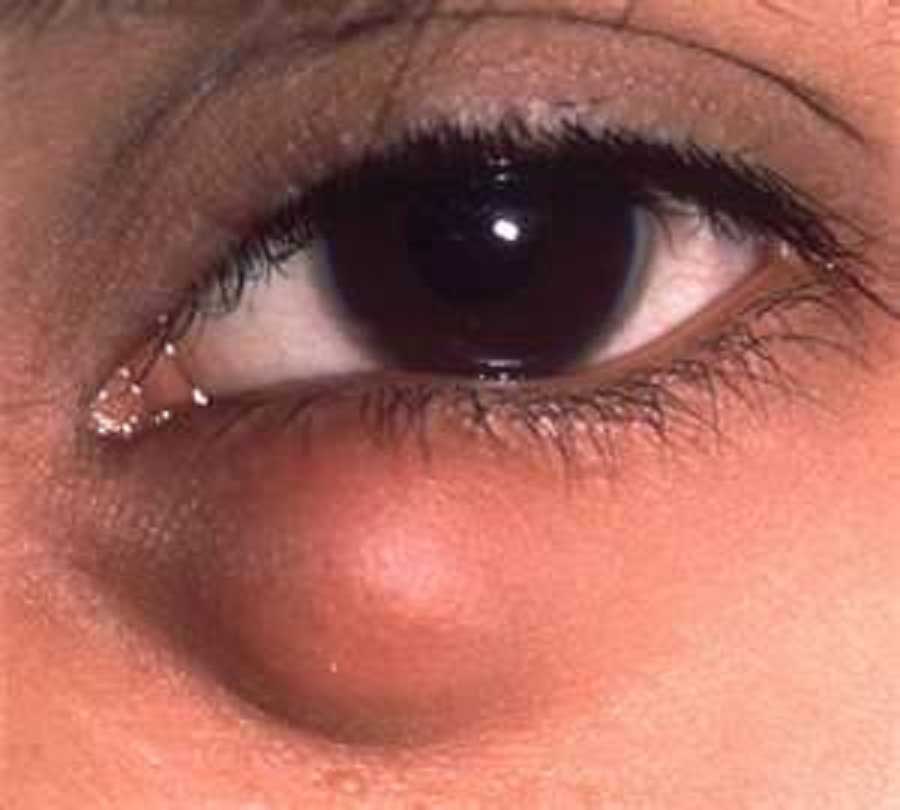
चेलाज़ियन मेइबोमियन ग्रंथि की ट्यूमर जैसी सूजन है। यह रोग वसामय ग्रंथियों की रुकावट या उनकी सूजन के कारण हो सकता है। ओपेलेसेंट तरल की एक बड़ी मात्रा के संचय के कारण सूजन हो सकती है। यह बीमारी किसी भी उम्र के लोगों को होती है। अपने आकार में, ट्यूमर एक छोटी गेंद के समान होता है, लेकिन बीमारी के दौरान यह आकार में बढ़ सकता है, इस संबंध में, कॉर्निया पर दबाव डालता है और दृष्टि को विकृत करता है।
चेलाज़ियन के लक्षण: प्रारंभिक अवस्था में, चेलाज़ियन पलकों की सूजन, हल्की दर्दनाक संवेदनाओं के रूप में प्रकट होता है। अगले चरण में पलक में हल्की सूजन आ जाती है, जिससे कोई परेशानी या दर्द नहीं होता है। पर भूरे और लाल रंग के धब्बे भी हो सकते हैं के भीतरसदी।
रासायनिक आंख जलती है
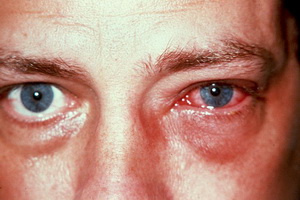
केमिकल आई बर्न नेत्रगोलक की सबसे बुरी चोटों में से एक है। वे सेब पर अम्ल या क्षार के प्रवेश के कारण दिखाई देते हैं। गंभीरता रसायनों के संपर्क के प्रकार, मात्रा, तापमान और समय के साथ-साथ आंखों में कितनी गहराई से प्रवेश करती है, द्वारा निर्धारित की जाती है। जलने की कई डिग्री हैं, हल्के से लेकर गंभीर तक।
आंखों के जलने से न केवल दृष्टि का स्तर कम हो सकता है, बल्कि विकलांगता भी हो सकती है। यदि रसायन नेत्रगोलक पर लग जाते हैं, तो तत्काल चिकित्सा सहायता लेना आवश्यक है।
रासायनिक जलन के लक्षण:
- आँखों में दर्द;
- लाली या पलक की सूजन;
- आंख में एक विदेशी शरीर की अनुभूति;
- सामान्य रूप से आंखें खोलने में असमर्थता।
इलेक्ट्रोफथाल्मिया
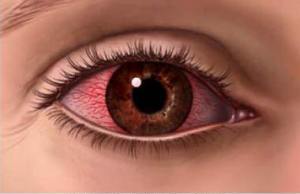
इलेक्ट्रोफथाल्मिया आंख के पराबैंगनी किरणों के संपर्क में आने के कारण होता है। यदि तेज रोशनी को देखते हुए आंखों की सुरक्षा का उपयोग नहीं किया जाता है तो यह रोग विकसित हो सकता है। आप समुद्र में आराम करते हुए, पहाड़ की बर्फ से ढकी जगहों पर चलते हुए, साथ ही सूर्य ग्रहण या बिजली को देखते हुए पराबैंगनी किरणों से विकिरण प्राप्त कर सकते हैं। साथ ही यह रोग कृत्रिम रूप से उत्पन्न यूवी किरणों से उत्पन्न होता है। यह इलेक्ट्रिक वेल्डिंग, टैनिंग बेड, क्वार्ट्ज लैंप, टॉर्च से प्रकाश परावर्तन से प्रतिबिंब हो सकता है।
इलेक्ट्रोफथाल्मिया के लक्षण:
- आंखों की लाली और दर्द;
- बेचैनी;
- लैक्रिमेशन;
- दृष्टि की गिरावट;
- घबराहट;
- आंखों की प्रकाश संवेदनशीलता।
एंडोक्राइन ऑप्थाल्मोपैथी
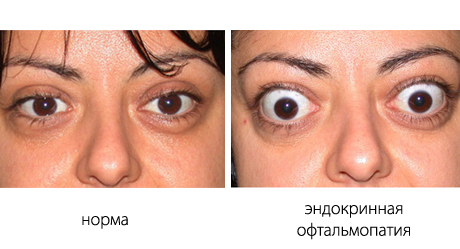
ग्रेव्स ऑप्थाल्मोपैथी, या एंडोक्राइन ऑप्थाल्मोपैथी, एक ऑटोइम्यून बीमारी है जो एक कक्षीय और पेरिऑर्बिटल प्रकृति के ऊतकों के डिस्ट्रोफिक संक्रमण की ओर ले जाती है। यह रोग अक्सर थायरॉयड ग्रंथि के साथ समस्याओं की पृष्ठभूमि के खिलाफ होता है, लेकिन एक स्वतंत्र उपस्थिति को बाहर नहीं किया जाता है।
एंडोक्राइन ऑप्थाल्मोपैथी के लक्षण: आंखों में जकड़न और खराश की भावना, सूखापन में वृद्धि, रंग अंधापन, नेत्रगोलक का आगे का उभार, कंजाक्तिवा की सूजन, आंख के पेरिऑर्बिटल भाग की सूजन।
एपिस्क्लेराइट

एपिस्क्लेरिटिस एक सूजन की बीमारी है जो आंख के एपिस्क्लेरल ऊतक को प्रभावित करती है, जो कंजाक्तिवा और श्वेतपटल के बीच स्थित होती है। यह रोग श्वेतपटल के कुछ हिस्सों के लाल होने से शुरू होता है, जो अक्सर कॉर्निया के पास स्थित होता है। सूजन वाली जगह पर हल्की सूजन आ जाती है। सरल और गांठदार एपिस्क्लेरिटिस के बीच भेद। बीमारी का इलाज अक्सर अपने आप होता है, लेकिन रिलेपेस भी संभव है।
एपिस्क्लेरिटिस के लक्षण:
- आंख क्षेत्र में मामूली या गंभीर परेशानी;
- उनकी लाली;
- प्रकाश के लिए तीव्र प्रतिक्रिया;
- नेत्रश्लेष्मला गुहा से पारदर्शी निर्वहन।
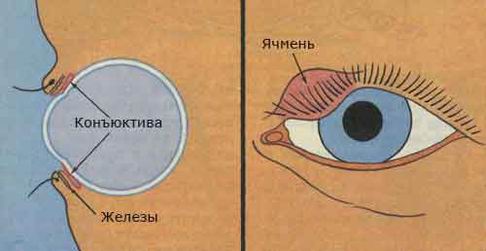
जौ एक प्यूरुलेंट प्रकृति के मेम्बोमियन ग्रंथि की एक भड़काऊ प्रक्रिया है। यह पलक की पलक के किनारे पर या पलकों के बाल कूप पर होता है। आंतरिक और बाहरी रूप के बीच भेद। जौ एक जीवाणु संक्रमण के कारण होता है, जो अक्सर स्टैफिलोकोकस ऑरियस से होता है। ऐसे मामले हैं जब रोग पुराना (चालाजियन) हो सकता है।
जौ के लक्षण:
- पलक के किनारे के आसपास लाली;
- पलक के किनारे की खुजली और सूजन;
- छूने के दौरान दर्दनाक संवेदना।
इसके अलावा, आंसू निर्वहन हो सकता है, बेचैनी महसूस होती है, कभी-कभी सिरदर्द, शरीर में दर्द और बुखार, सामान्य कमजोरी।
ए-जेड ए बी सी डी ई एफ जी एच आई जे के एल एम एन ओ पी क्यू आर एस टी यू वी डब्ल्यू एक्स वाई जेड सभी वर्ग वंशानुगत रोग नेत्र रोग बचपन के रोग पुरुष रोग यौन संचारित रोग महिला रोग त्वचा रोग संक्रामक रोग तंत्रिका संबंधी रोगआमवाती रोग मूत्र संबंधी रोग अंतःस्रावी रोग प्रतिरक्षा रोग एलर्जी संबंधी रोग ऑन्कोलॉजिकल रोग नसों और लिम्फ नोड रोग बालों के रोग दांतों के रोग रक्त के रोग स्तन ग्रंथियों के रोग एडीएस और आघात श्वसन प्रणाली के रोग पाचन तंत्र के रोग पाचन तंत्र के रोग हृदय और रक्त वाहिकाएं बड़ी आंत के रोग कान, नाक, कान की समस्याएं मानसिक विकार भाषण विकार कॉस्मेटिक समस्याएं सौंदर्य संबंधी समस्याएं
नेत्र विज्ञान नैदानिक चिकित्सा का एक क्षेत्र है जो नेत्र रोगों का अध्ययन करता है: नेत्रगोलक की रोग संबंधी स्थितियां और आंख के सहायक उपकरण - लैक्रिमल ग्रंथियां, पलकें, कंजाक्तिवा, साथ ही आंख के आसपास की हड्डी और कोमल ऊतक संरचनाएं। नेत्र विज्ञान का सबसे महत्वपूर्ण कार्य दृश्य कार्य को बनाए रखने और सही करने के उद्देश्य से नेत्र रोगों की रोकथाम, पता लगाने और उपचार के तरीकों का विकास और सुधार है। नेत्र रोगों के विशेषज्ञ नेत्र रोग विशेषज्ञ हैं। संकीर्ण नेत्र संबंधी विशिष्टताओं में सर्जिकल और लेजर नेत्र विज्ञान, नेत्र ऑन्कोलॉजी, नेत्र आघात विज्ञान, बाल चिकित्सा नेत्र विज्ञान, आदि शामिल हैं।
विषय:हमारी दृष्टि पर बड़ी संख्या में तत्व काम करते हैं। अर्थात्, आंखें बाहरी दुनिया की अधिकांश सूचनाओं को देखती हैं। मानव दृश्य तंत्र विभिन्न परिस्थितियों के अनुकूल हो सकता है, लेकिन इसे आधुनिक भार के लिए नहीं बनाया गया है। कंप्यूटर पर काम करने वाले लोग अपनी दृष्टि को दिन में लगभग 20 हजार बार पुन: केंद्रित करते हैं। इसका परिणाम यह होता है कि आंख की मांसपेशियां अत्यधिक तनाव का अनुभव करती हैं, जो मानव शरीर की क्षमताओं के अनुपात में नहीं है। आंखों से तनाव दूर करने के सरल नियमों को न जानने के कारण लोग अक्सर खुद को दर्दनाक स्थिति में ले आते हैं। इसलिए, पैथोलॉजी अक्सर मानव दृष्टि के अंगों में होती है। समय पर बीमारी की पहचान करने के लिए, एक परीक्षा आयोजित करने और सही उपचार निर्धारित करने के लिए, पहले आपको यह पता लगाना होगा कि मनुष्यों में किस प्रकार के नेत्र रोग हैं।
लगभग सभी मानव नेत्र रोगों को सामान्य लक्षणों, ऊतक क्षति और कारणों के अनुसार वर्गीकृत किया जा सकता है। और आंख एक जटिल अंग है। सूजन, आघात, तनाव होने पर लेंस, रेटिना, आइकन, ऊतक, तंत्रिकाएं, वाहिकाएं, नेत्रगोलक का खोल सभी जोखिम में हैं।
फोटो 1. मानव आंख की संरचना
आधुनिक नेत्र विज्ञान नेत्र रोगों को निम्न प्रकारों में विभाजित करता है:
- कंजाक्तिवा की रोग प्रक्रियाएं;
- स्ट्रेटम कॉर्नियम, श्वेतपटल या परितारिका के रोग;
- लेंस में पैथोलॉजिकल परिवर्तन;
- रेटिना और रक्त वाहिकाओं को नुकसान;
- आंख की मांसपेशियों के काम में परिवर्तन;
- अंधापन और अन्य दृश्य गड़बड़ी;
- पलकों पर पैथोलॉजिकल परिवर्तन, लैक्रिमल नहरों और कक्षाओं में;
- दृश्य पथ के क्षेत्र में तंत्रिका अंत के काम में व्यवधान (स्ट्रैबिस्मस के संकेत);
- नेत्रगोलक रोग;
- आँख आना;
- सूजन (जौ);
- सूजन (ग्लूकोमा);
- अंधापन (दृष्टि का पूर्ण नुकसान);
- ब्लेफेराइटिस (पुरानी नेत्र रोग)।
इस वर्गीकरण के अलावा, बिल्कुल सभी मानव नेत्र रोगों को दो बड़े समूहों में विभाजित किया जा सकता है - संक्रामक और गैर-संक्रामक मूल।
फोटो 2. नेत्र रोग - नेत्रश्लेष्मलाशोथ
वीडियो: नेत्र संरचना
सामान्य नेत्र रोग
दृश्य तंत्र के कार्बनिक और कार्यात्मक विकार, जो दृश्य हानि या अंधापन की ओर ले जाते हैं, का निदान हर सेकेंड में किया जाता है। आंखों के रोग जन्मजात और अधिग्रहित होते हैं। दृष्टि के अंगों में डिस्ट्रोफिक विकारों के परिणामस्वरूप विसंगतियाँ दिखाई देती हैं, संक्रमण के बाद एक जटिलता के रूप में। अक्सर, अन्य विकृति की पृष्ठभूमि के खिलाफ समस्याएं विकसित होती हैं।
पुरुषों के विपरीत, महिलाओं को अधिक समस्याएं होती हैं। 45 वर्षों के बाद, नेत्रश्लेष्मलाशोथ, पलकों की सूजन, अनैस्थेटिक संरचनाएं दिखाई देती हैं: बैग, नीले घेरे। नेत्र रोगों की सूची:
- ब्लेफेराइटिस - पलकों की अल्सरेटिव, डेमोडेक्टिक, एलर्जी की सूजन पुरानी और इलाज में मुश्किल होती है।
- Chalazion - स्पष्ट सीमाओं के साथ पलकों के ट्यूमर के रूप में गठन। मेइबोमियन ग्रंथि में द्रव के जमा होने और अपर्याप्त बहिर्वाह के कारण समस्या बनती है।
- लैगोफथाल्मोस - विनाशकारी कक्षीय प्रक्रियाओं (ट्यूमर) के विकास के कारण नेत्रगोलक का उभार होता है। इससे पलकें बंद नहीं होती हैं।
- ब्लेफेरोस्पाज्म को आंखों के अनैच्छिक बंद होने के साथ चेहरे की मांसपेशियों के पलटा आंदोलन की विशेषता है।
- कोनों में चिपचिपी पपड़ी, खुजली डिमोडिकोसिस के लक्षण हैं। एपिडर्मिस पर रहने वाले एक टिक द्वारा विकार को उकसाया जाता है। प्रतिरक्षा में कमी के साथ, यह बालों के रोम में तेजी से गुणा करता है, और श्लेष्म झिल्ली को परेशान करता है।
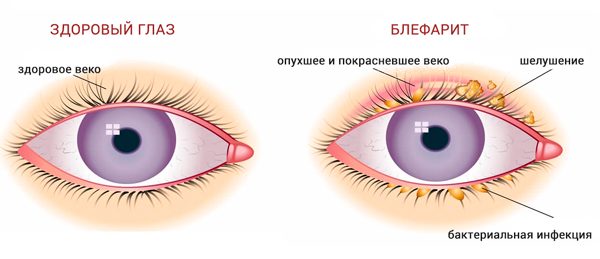
फोटो 3. नेत्र रोग - ब्लेफेराइटिस
कंजाक्तिवा की सूजन
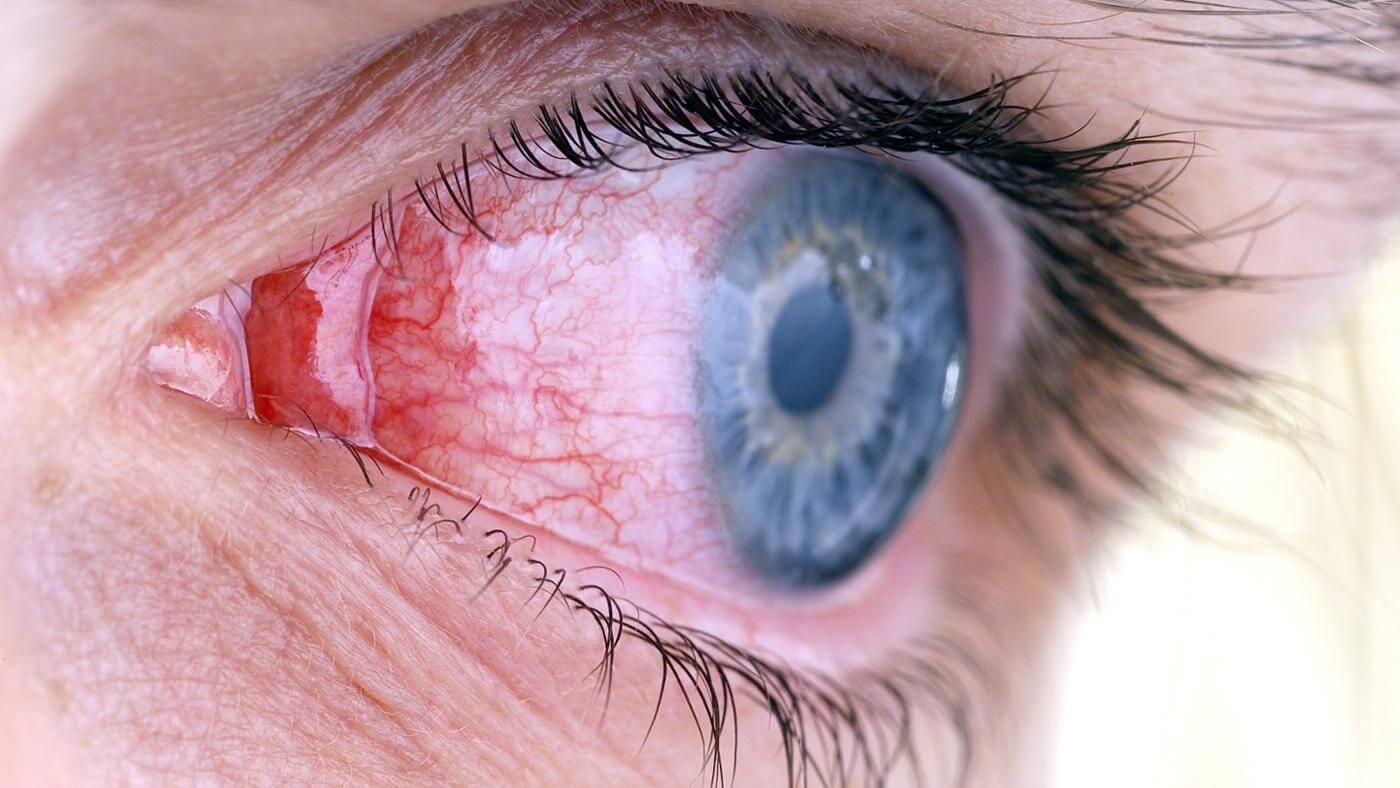
फोटो 9. आंख का संक्रामक घाव - एलर्जी नेत्रश्लेष्मलाशोथ
अन्य कारक:
- वंशागति। एक नकारात्मक मां के आरएच के साथ, 4% बच्चे मोतियाबिंद, माइक्रोफथाल्मोस, रेटिनोपैथी के साथ पैदा होते हैं।
- महिला की उम्र। चोंड्रोडिस्ट्रॉफी, पलकों की संरचना में विसंगतियाँ, एक शिशु में संवहनी दोष 35+ श्रम में महिलाओं में निदान किया जाता है।
- दृष्टि के अंगों की उम्र बढ़ने से जुड़े परिवर्तन।
- तनाव।
- कार्यस्थल की खराब रोशनी।
- कंप्यूटर पर लंबे समय तक रहना।
- सिर और आंख में चोट, जलन।
मनुष्यों में नेत्र रोगों के लक्षण
अधिकांश नेत्र रोग विशेषज्ञ नेत्रश्लेष्मला में नकारात्मक परिवर्तन से जुड़े मानव नेत्र रोगों से परिचित हैं। यह रोग विभिन्न सूजन कारकों के कारण हो सकता है। मुख्य लक्षण श्लेष्म झिल्ली की लाली, खुजली और सूजन हैं। यह सब कंजंक्टिवल हाइपरमिया से बढ़ जाता है, जो दृश्य हानि का कारण बन सकता है और चिंता का कारण बन सकता है। कंजाक्तिवा के रोग एलर्जी, संक्रमण या डिस्ट्रोफिक विकृति के परिणामस्वरूप विकसित हो सकते हैं। एक बीमार व्यक्ति को दोहरी दृष्टि (डिप्लोपिया) हो सकती है।
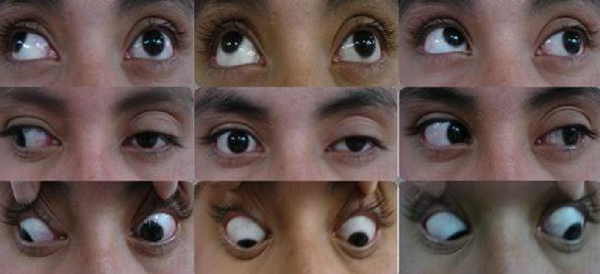
फोटो 10. डिप्लोपिया के साथ आंखें
कॉर्निया कम नहीं होता है। वह दाद वायरस, डिस्ट्रोफी या केराटाइटिस और यहां तक कि जन्मजात बीमारियों से भी पीड़ित हो सकती है।
लेंस के काम में असामान्यताओं से जुड़ी हर चीज को मोतियाबिंद कहा जाता है। प्रारंभिक चरण में, लेंस का धुंधलापन, धुंधली दृष्टि और बाद में इसकी गिरावट होती है।
आंख की रेटिना भी पैथोलॉजिकल परिवर्तनों के अधीन है। यह परतदार हो सकता है, विकृत हो सकता है और इसकी सतह पर आंसू बन सकते हैं।

फोटो 11. संक्रामक नेत्र रोग
से जुड़े रोग तंत्रिका प्रणाली... यह स्ट्रैबिस्मस, ऑप्टिक न्यूरिटिस और पीटोसिस है। इसके अलावा, दृष्टि विकारों में डिप्लोपिया, एंबीलिया, रतौंधी और अन्य शामिल हैं। ग्लूकोमा एक तंत्रिका प्रकृति के रोगों को भी संदर्भित करता है और इससे दृष्टि का पूर्ण नुकसान हो सकता है।
नेत्र विज्ञान में 200 से अधिक विकृति हैं। यद्यपि प्रत्येक के अपने व्यक्तिपरक लक्षण होते हैं, पैथोलॉजिकल स्थितियां एक परिदृश्य के अनुसार विकसित होती हैं। प्रारंभिक चरण में बच्चे और वयस्क निम्नलिखित घटनाओं के बारे में चिंतित हैं:
- आँखों में एक विदेशी शरीर की अनुभूति;
- आंखों का दबाव बढ़ जाना, जो आंखों की थकान, सिरदर्द और बेचैनी के साथ होता है। समय के साथ, यह लक्षण रेटिना की स्थिति का उल्लंघन कर सकता है।
- दृष्टि के क्षेत्र में कमी। एक अवस्था जब कुछ भाग दृष्टि से बाहर हो जाते हैं या जो वे देखते हैं उसकी सीमाएँ बस संकुचित हो जाती हैं।
- कोहरा। यह लक्षण लेंस और कांच के शरीर में नकारात्मक प्रक्रियाओं के कारण हो सकता है।
- आंखों में अप्रिय संवेदनाएं आमतौर पर अधिक काम या रक्त वाहिकाओं और ऊतकों के रोगों से जुड़ी होती हैं।
- आंखों के सामने "मिज" कांच के ऊतकों, एडिमा या संक्रामक प्रक्रियाओं के अलग होने का संकेत देता है। अक्सर, यह लक्षण आंखों के ऊतकों में उम्र से संबंधित परिवर्तनों से जुड़ा होता है।
- श्लेष्म झिल्ली की लाली संक्रमण, कवक, अधिक काम, एलर्जी का कारण हो सकती है।
- पलक में लाल रंग का टिंट होता है, डिस्चार्ज देखा जाता है, जो आमतौर पर संक्रामक रोगों से जुड़ा होता है।
- सूजन और खुजली।
- पलकों का नुकसान।
- आंखों में कटना और बेचैनी।
- बढ़ी हुई प्रकाश संवेदनशीलता को पश्चात दृष्टि सुधार या भड़काऊ प्रक्रियाओं के रूप में देखा जा सकता है।
- फाड़ना द्रव जल निकासी या सूजन के तंत्र के उल्लंघन का संकेत दे सकता है।
- रतौंधी- गोधूलि की शुरुआत के साथ दृष्टि की गिरावट। आमतौर पर विरासत में मिला।
- स्प्लिट आंखें आंखों के तनाव या मस्तिष्क रोग से जुड़ी हो सकती हैं।
- आंखों के सामने घूंघट सबसे अधिक बार रक्तचाप विकारों का कारण होता है।
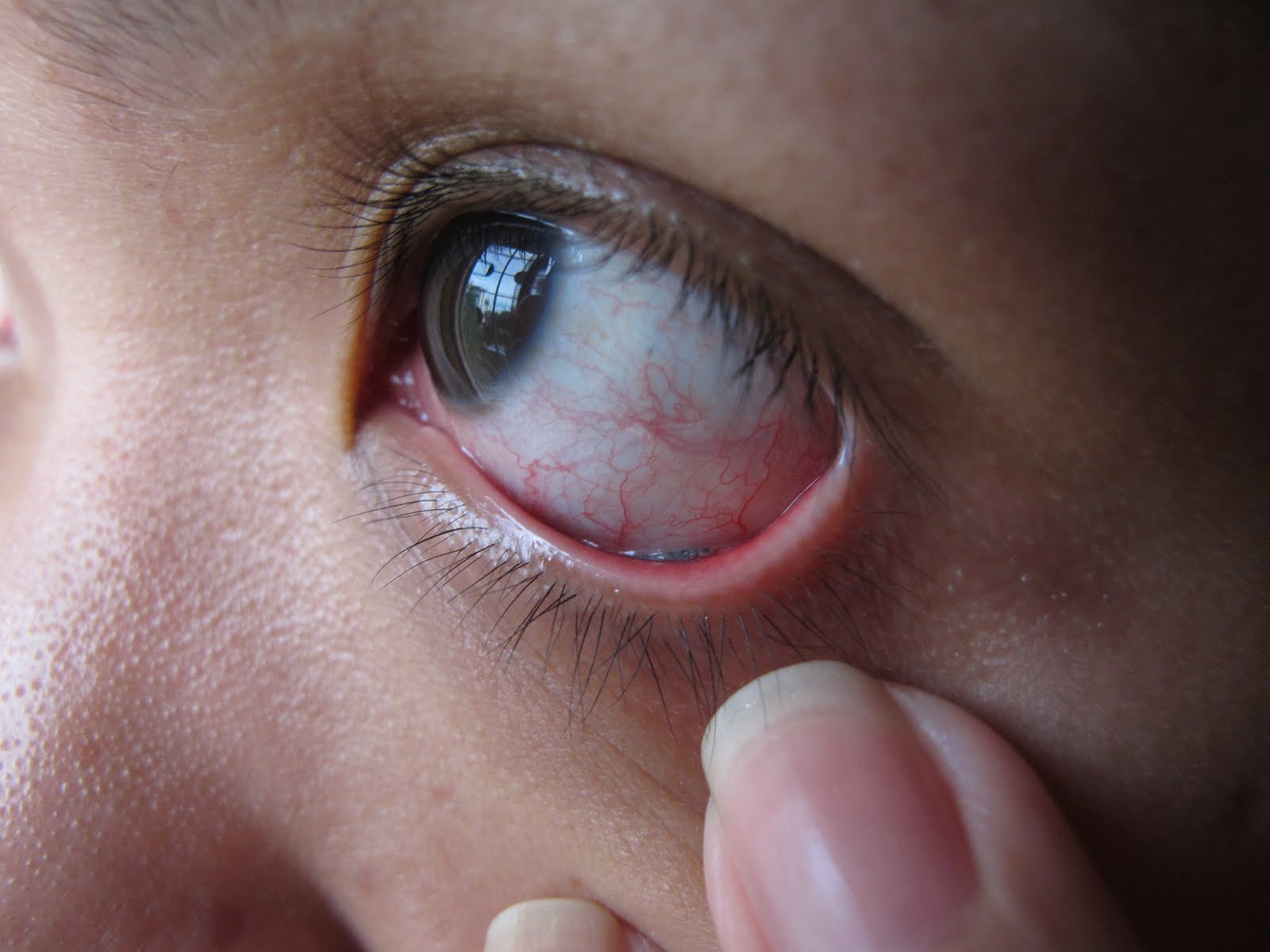
फोटो 12. विदेशी शरीरआंख में
बहुत से लोगों को अपनी टकटकी पर ध्यान केंद्रित करने में कठिनाई होती है, सुरक्षात्मक उपकरणों के कार्यों का उल्लंघन होता है। कॉर्निया पर स्राव के सूखने से जलन होती है, रेत का अहसास होता है। इस पृष्ठभूमि के खिलाफ, प्रेसबायोपिया और मायोपिया विकसित होते हैं।
मनुष्यों में नेत्र रोगों का निदान
फोटो 13. आंखों का निदान
आंख अपने आप में एक बहुत ही जटिल ऑप्टिकल उपकरण है। यह अद्वितीय ऊतकों, कणों, तंत्रिका अंत और मांसपेशियों से बना है। इसलिए, दृष्टि के अंगों को नुकसान से आंखों के अंदर और बाहरी झिल्ली दोनों पर प्रतिकूल परिवर्तन हो सकते हैं। नेत्र रोग विशेषज्ञ एक परीक्षा करता है, जिसमें निम्नलिखित प्रक्रियाएं शामिल हैं:
- विसोमेट्री (दूरी दृष्टि की स्पष्टता निर्धारित की जाती है)।
- टोनोमेट्री (ग्लूकोमा की उपस्थिति निर्धारित करता है)।
- रेफ्रेक्टोमेट्री (दृष्टि के अंग की ऑप्टिकल शक्ति निर्धारित की जाती है)।
- दृष्टि के रंगों का अध्ययन (रबकिन की तालिकाओं के अनुसार, दृश्य रंग निर्धारित होता है)।
- परिधि (परिधीय दृष्टि द्वारा निर्धारित)।
- बायोमाइक्रोस्कोपी (एक अंग की संरचना एक माइक्रोस्कोप का उपयोग करके निर्धारित की जाती है)।
- ऑप्थल्मोस्कोपी (रेटिना, रक्त वाहिकाओं और फंडस दबाव की जांच)।
- जांच (एक जांच का उपयोग करके लैक्रिमल उद्घाटन के संकुचन के साथ किया जाता है)।
- मोतियाबिंद का संदेह होने पर गोनियोस्कोपी की जाती है। विधि नेत्रगोलक के पूर्वकाल भाग की जांच करने और आकार में अंतर करने की अनुमति देती है।
- इलासोटोमेट्री ग्लूकोमा का निर्धारण करती है।
- टोनोग्राफी द्रव बहिर्वाह के गुणांक को निर्धारित करती है।

फोटो 14. रेफ्रेक्टोमेट्री
एक नियम के रूप में, ये अध्ययन नेत्र रोगों के बीच सबसे सटीक निदान करने के लिए पर्याप्त हैं।
मनुष्यों में नेत्र रोगों का उपचार
प्रत्येक नेत्र रोग की अपनी प्रकृति होती है, और तदनुसार, उपचार की अपनी विधि होती है। रोग की उपस्थिति और श्रेणी के कारण का विश्लेषण करते हुए, नेत्र रोग विशेषज्ञ उचित उपचार निर्धारित करते हैं।
तालिका 2. सामान्य नेत्र रोग
|
रोग |
विवरण |
|---|---|
|
मायोपिया (निकट दृष्टिदोष) |
वैश्विक स्तर पर इस बीमारी के आंकड़े आश्चर्यजनक हैं। दुनिया की एक तिहाई आबादी इस निदान के साथ रहती है। निकट दृष्टि दोष में व्यक्ति दूर की वस्तुओं में भेद नहीं करता। ऐसी आंखों में थकान, बेचैनी और संवेदनशीलता बढ़ने का खतरा होता है। इस बीमारी के केंद्र में यह तथ्य है कि प्रकाश रेटिना पर नहीं, बल्कि उसके सामने केंद्रित होता है। इस मामले में, कॉर्निया अपना उभार खो देता है और एक व्यक्ति जितना खराब देखता है, उतना ही विकृत होता है। मायोपिया रेटिना और लेंस में बदलाव के कारण विकसित हो सकता है। ज्यादातर यह बीमारी स्कूली शिक्षा के दौरान सामने आती है। और जबकि आंख अभी भी बन रही है, दृष्टि को ठीक किया जा सकता है। यदि समय नष्ट हो जाता है, और लगभग ३० वर्ष की आयु तक आँख का बढ़ना बंद हो जाता है, तो सबसे अच्छी सिफारिश होगी लेजर सुधार... लेकिन यह हर मरीज के लिए भी उपयुक्त नहीं है। विशेष रूप से चयनित चश्मा या कॉन्टैक्ट लेंस पहनकर समस्या को अक्सर हल किया जाता है। |
|
दूरदर्शिता |
इस रोग में व्यक्ति की आंखें ठीक इसके विपरीत देखती हैं, जैसा कि पिछली बीमारी में होता है। यही है, पास की वस्तुएं धुंधली हो जाती हैं, और दूरी में देखने पर वस्तुओं को देखना बहुत आसान हो जाता है। एक नियम के रूप में, हाइपरोपिया शरीर में उम्र से संबंधित परिवर्तनों और लेंस की लोच में परिवर्तन से जुड़ा हुआ है। लेकिन यह अनुवांशिक कारणों से भी हो सकता है। यह रोग आमतौर पर बढ़ता है, इसलिए स्थिति को न बढ़ाने के लिए, कोई भी नेत्र रोग विशेषज्ञ चश्मा या लेंस पहनने और आंखों के लिए अधिक आराम करने की सलाह देगा। |
|
मंददृष्टि |
इस मामले में, रोग एक या दोनों आंखों में दृष्टि खराब कर देता है, जबकि रेटिना या लेंस के विकृति के बिना। एंबीलोपिया के साथ, किसी व्यक्ति के लिए वॉल्यूमेट्रिक वस्तुओं को समझना मुश्किल होता है और इसे ऑप्टिक्स की मदद से ठीक नहीं किया जा सकता है। इस रोग के उपचार में सफलता प्राप्त करने के लिए रोग के कारणों और स्वरूप को निर्धारित करने के लिए डॉक्टर से परामर्श करना आवश्यक है। |
|
कंप्यूटर विजन सिंड्रोम |
हाल के वर्षों में एक विशेष रूप से आम बीमारी विभिन्न लक्षणों का एक संयोजन है। इस विचलन का कारण विभिन्न गैजेट्स का उपयोग और कंप्यूटर पर काम करना है। इसी समय, दृश्य तीक्ष्णता, आंखों की व्यथा, आंखों की थकान, "मिज" में कमी होती है। उपचार करते समय, प्रत्येक व्यक्तिगत सिंड्रोम को उद्देश्यपूर्ण रूप से समाप्त करना महत्वपूर्ण है और साथ ही दृष्टि के अंगों पर नकारात्मक कारकों के प्रभाव को कम करना आवश्यक है। उपकरण के संचालन के तरीके और विशेष चश्मे के उपयोग के अनुपालन से प्रौद्योगिकी के नकारात्मक प्रभाव को कम करने में मदद मिलेगी। |
|
ड्राई आई सिंड्रोम |
यह रोग भी हो सकता है, साथ ही नकारात्मक प्रभावतकनीकी नवाचार, और खराब पारिस्थितिकी, और तंबाकू का धुआं। इस बीमारी के लक्षण आंखों की श्लेष्मा झिल्ली का सूखापन है, जो बेचैनी, लालिमा और प्रकाश संवेदनशीलता के साथ होता है। उपचार के लिए, विभिन्न नेत्र टपकाना योगों का सबसे अधिक बार उपयोग किया जाता है, जिसमें मॉइस्चराइजिंग और सुखदायक तत्व शामिल होते हैं। इस बीमारी के लक्षण केराटाइटिस के विकास को जन्म दे सकते हैं, जिसे केवल शल्य चिकित्सा द्वारा समाप्त किया जा सकता है। |
|
खतरनाक बीमारीजो अंधेपन का कारण बन सकता है। यह अंतःस्रावी तंत्रिका को नुकसान के साथ जुड़ा हुआ है। ग्लूकोमा आमतौर पर उम्र से संबंधित परिवर्तनों से जुड़ा होता है। रोग के शुरुआती चरणों में आप लेंस को बदलने के लिए विशेष उपचार या सर्जरी बताकर बीमारी से छुटकारा पा सकते हैं। लेकिन तथ्य यह है कि यह रोग व्यावहारिक रूप से स्पर्शोन्मुख है। |
|
|
मनुष्यों में नेत्र रोग लेंस के बादलों के साथ जुड़ा हुआ है। इसे बुजुर्गों की बीमारी भी माना जाता है, लेकिन इस समय यह "छोटी होती जा रही है"। रोग के साथ, स्पष्टता, विपरीतता खो जाती है और दृष्टि कम हो जाती है। लेंस को बदलकर रोग का सफलतापूर्वक इलाज किया जा सकता है। |
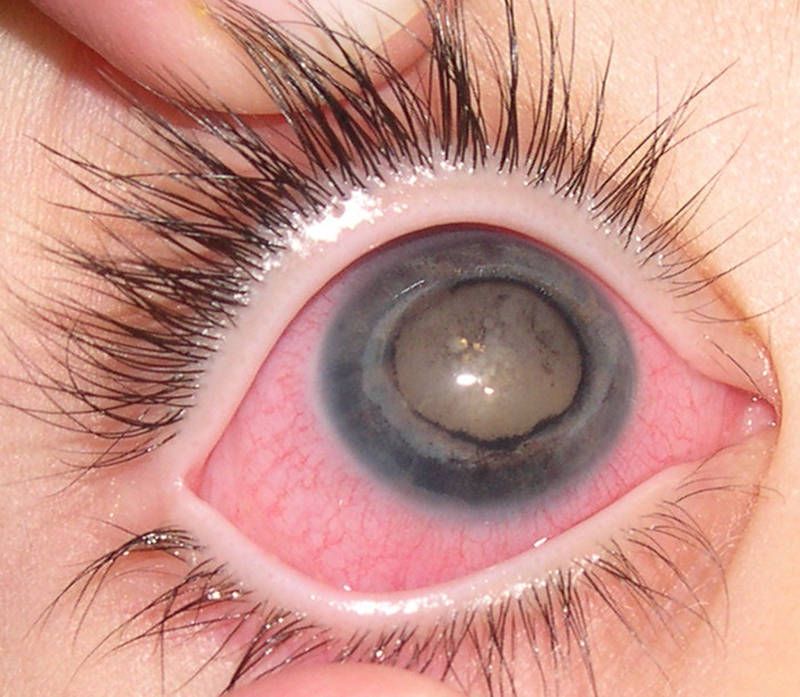
फोटो 15. ग्लूकोमा
नैदानिक चिकित्सा विभिन्न प्रकार की चिकित्सा प्रदान करती है। क्लासिक योजना में शामिल हैं: औषधीय एजेंट, फिजियोथेरेपी, सर्जरी, लेजर सुधार।
- संक्रामक रोगों का इलाज स्टेरॉयड दवाओं से किया जाता है।
- नेत्र शल्य चिकित्सा के बाद, जीवाणु संक्रमण के लिए एंटीबायोटिक दवाओं और विरोधी भड़काऊ पदार्थों के साथ रचनाओं का उपयोग किया जाता है।
- मायोपथी को खत्म करने के लिए दूरदृष्टि दोष, दृष्टिवैषम्य, लेजर सुधार, केराटोटॉमी, स्क्लेरोप्लास्टिक सर्जरी प्रभावी हैं।
- मायोपिया, मोतियाबिंद के उच्च स्तर के मामले में लेंस को हटाने और आरोपण का संकेत दिया जाता है।
सिवनी रहित सर्जरी तकनीक आपको दर्द और जटिलताओं के बिना "एक दिन" मोड में दृश्य तीक्ष्णता हासिल करने और लेंस और चश्मे को स्थायी रूप से त्यागने की अनुमति देती है।

फोटो 16. मोतियाबिंद
अच्छी तरह से देखने के लिए, आपको कुछ नियमों का पालन करना होगा। स्वच्छता के नियमों का पालन आपको संक्रमण से बचाएगा। हाइपोएलर्जेनिक सौंदर्य प्रसाधनों का उपयोग करने और रात में पलकों को साफ करने से श्वेतपटल को लालिमा से राहत मिलेगी। कोल्ड कंप्रेस थकान के लक्षणों को कम करता है। आंख की मांसपेशियों को प्रशिक्षित करने से ऐंठन से राहत मिलेगी, रक्त परिसंचरण और द्रव का बहिर्वाह बढ़ेगा। कंप्यूटर पर बैठकर आंखों की सुरक्षा दृष्टि की गुणवत्ता को बनाए रखेगी।
वीडियो: नेत्र मोतियाबिंद सर्जरी
मानव आंख एक बहुत ही जटिल अंग है, जिसमें बड़ी संख्या में तत्व (ऊतक, तंत्रिकाएं) होते हैं, जिनमें से प्रत्येक विभिन्न रोगों के लिए अतिसंवेदनशील हो सकता है। तदनुसार, बहुत सारे लक्षण भी हो सकते हैं। आइए सबसे आम लोगों पर एक नज़र डालें।
20 लक्षण जो आपको सचेत करने चाहिए
आँखों में धैर्य की अनुभूति
ज्यादातर अक्सर कॉन्टैक्ट लेंस पहनने वालों में होता है। कभी-कभी यह गैर-नेत्र रोगों (गठिया, थायरॉयड रोग) का लक्षण हो सकता है।
आँखों में बढ़ा हुआ दबाव
आंखों के दबाव को अक्सर लक्षणों से दर्शाया जाता है जैसे: सिरदर्द, आंखों की थकान में वृद्धि, बेचैनी। आंखों के दबाव में वृद्धि के साथ, चयापचय गड़बड़ा जाता है, और रेटिना के विनाश का खतरा बढ़ जाता है।
देखने के क्षेत्र में कमी
यह दृश्य स्थान की "कमी" (सीमाओं का संकुचन, देखने के क्षेत्र से अंतरिक्ष के कुछ हिस्सों का नुकसान) की विशेषता है।
आँखों के सामने "कोहरा"
यह लक्षण लेंस के साथ समस्याओं, कांच के शरीर में परिवर्तन का संकेत दे सकता है। रासायनिक विषाक्तता और तनावपूर्ण स्थितियों के कारण भी आंखों में धुंधलापन आ जाता है। यह 5-10 सेकंड से 60 मिनट तक चल सकता है।

आंखों में दर्द सबसे आम लक्षणों में से एक है जो आंखों की थकान से लेकर गंभीर ऊतक और संवहनी रोगों तक कई तरह के विकारों के कारण हो सकता है।
आंखों के सामने का मिजाज अक्सर बुजुर्ग या निकट दृष्टि वाले लोगों में होता है।
इन विट्रोस ह्यूमर में टिश्यू डिटेचमेंट, रेटिनल टूटना, एडिमा, कॉर्नियल संदूषण और अन्य समस्याओं के कारण आंखों के सामने बिजली गिर सकती है।
किसी विदेशी वस्तु की अनुभूति
ज्यादातर मामलों में, यह पलकों के पीछे के क्षेत्र पर पलकों या मलबे के असफल हिट से होता है।
ध्यान! इस लक्षण का पता लगाना एक नेत्र रोग विशेषज्ञ से संपर्क करने का एक गंभीर कारण है।
आंखों की लाली अधिक काम, एलर्जी, तंत्रिका तनाव के कारण हो सकती है।
आंखों से विभिन्न प्रकार के स्राव अक्सर संक्रमण के कारण होने वाली सूजन प्रक्रियाओं के कारण होते हैं।
पलकों की एडिमा किसी व्यक्ति की शारीरिक विशेषता और संक्रामक रोगों, सर्दी, एलर्जी के परिणामस्वरूप हो सकती है।
खुजली सबसे अधिक बार पलकों में घुन और बाहरी कारकों के लिए विभिन्न एलर्जी प्रतिक्रियाओं का परिणाम है।
बरौनी नुकसान
यह लक्षण हमेशा नेत्र रोगों से संबंधित नहीं होता है, कभी-कभी यह बालों के झड़ने के समान कारणों से होता है। हालांकि, अगर केवल पलकें झड़ती हैं, तो इसका कारण बाहरी अड़चनें या एलर्जी हो सकती है।
आंखों में काटने से अक्सर थकान और थकान होती है, कम अक्सर - विभिन्न भड़काऊ प्रक्रियाएं।
कुछ मामलों में, दृष्टि सुधार (मायोपिया या हाइपरोपिया) के बाद या नेत्रगोलक की सूजन के कारण बढ़ी हुई प्रकाश संवेदनशीलता होती है।
आंसू आमतौर पर दृश्य प्रणाली के कामकाज में गड़बड़ी के कारण प्रकट होते हैं: द्रव को हटाने के लिए एक तंत्र या एक तत्व जो इसकी आपूर्ति को नियंत्रित करता है।
रतौंधी शाम के समय दृष्टि में कमी है। यह विरासत में मिला या जीवन के दौरान विकसित हो सकता है।
दोहरी आंखें आमतौर पर थकी हुई या अधिक काम करने वाली आंखों के कारण होती हैं। यह एक मस्तिष्क रोग, एक माइक्रोस्ट्रोक का संकेत भी दे सकता है।
आंखों के सामने घूंघट नेत्र रोगों का लक्षण नहीं है, लेकिन अक्सर रीढ़ की हड्डी में रक्तचाप के उल्लंघन या आंतरिक रक्तस्राव का संकेत देता है।
सबसे आम नेत्र रोग
नेत्र रोग विशेषज्ञ कई सौ विभिन्न नेत्र रोगों की गणना करते हैं। उनका विस्तार से अध्ययन करने के लिए जीवन पर्याप्त नहीं है। इस खंड में, हम 14 सबसे आम नेत्र रोगों, उनकी विशेषताओं, लक्षणों और उपचार विधियों को देखते हैं।
निकट दृष्टिदोष (या मायोपिया)
आंकड़ों के अनुसार, दुनिया की एक तिहाई आबादी मायोपिया से पीड़ित है। रोग का मुख्य लक्षण यह है कि किसी व्यक्ति के लिए वस्तुओं को दूरी में भेद करना मुश्किल होता है। इसके अलावा, समय के साथ, उच्च आंखों की थकान, बेचैनी (दर्द, दबाव), बढ़ी हुई लैक्रिमेशन होती है।

कम दृष्टि इस तथ्य के कारण होती है कि आंख में प्रवेश करने वाली प्रकाश की किरणें रेटिना पर केंद्रित नहीं होती हैं, बल्कि इसके सामने होती हैं। बदले में, यह स्थिति अक्सर आंख के ऑप्टिकल तत्वों (कॉर्निया, लेंस) की खराबी के कारण होती है।
मायोपिया या तो जन्मजात या अधिग्रहित हो सकता है। आज, उपचार का सबसे प्रभावी और सुरक्षित तरीका लेजर सुधार है। इसका सार यह है कि लेजर की मदद से कॉर्निया की एक निश्चित परत को वाष्पित किया जाता है, जो मायोपिया की डिग्री पर निर्भर करता है। यह प्रक्रिया आपको आंख के अंदर ऑप्टिकल सिस्टम को फिर से "ट्यून" करने की अनुमति देती है।
दूरदर्शिता
मायोपिया के बिल्कुल विपरीत रोग। मुख्य लक्षण निकट की वस्तुओं पर विचार करने में कठिनाई है, लेकिन साथ ही, दूरी में वस्तुओं की धारणा में आसानी। मायोपिया के विपरीत, आंख में प्रवेश करने वाली प्रकाश किरणें रेटिना के पीछे केंद्रित होती हैं।
दूरदर्शिता आनुवंशिक कारणों, शरीर में उम्र से संबंधित परिवर्तनों और पर्यावरणीय कारकों के संपर्क में आने के कारण विकसित हो सकती है।

धुंधली दृष्टि, स्ट्रैबिस्मस, आंखों की थकान और बेचैनी जैसे लक्षणों के साथ हो सकता है।
उपचार के तरीके:
- चश्मा या लेंस पहनना;
- दवाएं लेना;
- विशेष अभ्यास करना;
- जीवन शैली में परिवर्तन;
- लेजर सुधार।
मंददृष्टि
दृश्य प्रणाली की विकृति के अभाव में, दृष्टि में कमी, जिसे प्रकाशिकी (लेंस, चश्मा) की मदद से ठीक नहीं किया जा सकता है।
लक्षण:
- एक या दोनों आँखों में दृष्टि में कमी;
- वॉल्यूमेट्रिक वस्तुओं को समझने में कठिनाई;
- प्रशिक्षण के दौरान कठिनाइयाँ।
सफल उपचार के लिए, डॉक्टर को एंबीलिया के रूप को निर्धारित करने की आवश्यकता होती है, और फिर निर्धारित करें प्रभावी उपचार... कई उपचार हैं:
- लेजर सुधार;
- "ग्लूइंग" आंख;
- दंड;
- आंखों के लिए व्यायाम।
इस अवधारणा में कंप्यूटर पर लंबे समय तक या अनुचित काम करने, विभिन्न गैजेट्स के उपयोग के कारण आंखों के विभिन्न लक्षणों का एक सेट शामिल है। उनमें से:
- दृश्य तीक्ष्णता में कमी;
- फाड़;
- आँखों में दर्द;
- आंखों के सामने "कोहरा";
- दृश्य थकान;
- आँखों के सामने बीच में, आदि।
कंप्यूटर विज़न सिंड्रोम का उपचार मुख्य रूप से उन नकारात्मक कारकों को समाप्त करने के उद्देश्य से किया जाता है जो बीमारियों का कारण बनते हैं। अक्सर यह कंप्यूटर पर गलत काम होता है। इसलिए, सबसे पहले, रोगियों को सलाह दी जाती है कि वे अपने कार्यस्थलों को ठीक से सुसज्जित करें, आंखों की स्वच्छता का पालन करें और कंप्यूटर पर काम करने का एक तरीका स्थापित करें।

इसके अलावा, हल्के फिल्टर के साथ विशेष चश्मा, आंसू बदलने वाली दवाएं निर्धारित की जा सकती हैं।
ड्राई आई सिंड्रोम
एक और सिंड्रोम जो कंप्यूटर पर लंबे समय तक काम करने के परिणामस्वरूप विकसित होता है। कभी-कभी इसका कारण तंबाकू का धुआं, प्रलय, वातानुकूलित हवा हो सकता है। अपर्याप्तता के कारण रोग की मुख्य अभिव्यक्ति सूख जाती है बार-बार झपकनाआंसू फिल्म।
लक्षण:
- लैक्रिमेशन;
- आँखों की लाली।
उपचार में ऐसी दवाएं शामिल हैं जो आंखों को फाड़ने के लिए उत्तेजित करती हैं। जैसे कंप्यूटर विजुअल सिंड्रोम के मामले में, डॉक्टर कंप्यूटर पर काम करने के संबंध में सिफारिशें देता है।
आंख का रोग
नेत्र रोग जिसके परिणामस्वरूप दृष्टि कम हो जाती है या पूर्ण अंधापन हो जाता है। दृश्य हानि ऑप्टिक तंत्रिका और अंतःस्रावी दबाव को नुकसान के कारण होती है। ज्यादातर, ग्लूकोमा वृद्ध लोगों में होता है, लेकिन कभी-कभी यह कम उम्र के लोगों में विकसित हो सकता है या जन्मजात भी हो सकता है।
कम दृष्टि के अलावा, निम्नलिखित लक्षण ग्लूकोमा की विशेषता हैं:
- आँखों में दर्द;
- रतौंधी;
- आंखों में दबाव और अन्य परेशानी;
- आंखों के सामने "कोहरा";
- आंख क्षेत्र में दर्दनाक संवेदना।
शुरुआती दौर में इस बीमारी का आसानी से इलाज संभव है। अक्सर, इंट्राओकुलर दबाव को कम करने के लिए बूंदों को निर्धारित किया जाता है। अधिक कट्टरपंथी तरीके कृत्रिम लेंस की सर्जरी या आरोपण हैं।
मोतियाबिंद
लेंस के आंशिक या पूर्ण रूप से धुंधला होने के कारण होने वाला एक नेत्र रोग, जिसके परिणामस्वरूप स्पष्टता और दृश्य तीक्ष्णता में कमी आती है। मोतियाबिंद को बुजुर्गों की बीमारी माना जाता है, आंकड़ों के अनुसार, 26% पुरुष और सत्तर साल से अधिक उम्र की 46% महिलाएं इससे पीड़ित हैं। हालांकि कई बार यह रोग जन्मजात भी हो जाता है।
कभी-कभी लेंस की अपारदर्शिता नंगी आंखों से दिखाई देती है। मोतियाबिंद कैसा दिखता है, आप नीचे फोटो में देख सकते हैं।
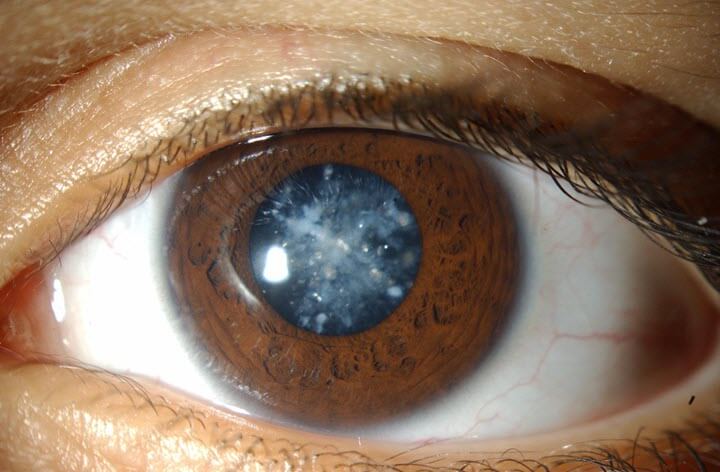
लक्षण:
- वस्तुओं का विभाजन;
- छवि स्पष्टता का नुकसान;
- आसपास का स्थान पीले रंग का हो सकता है;
- वस्तुओं के बीच विपरीतता का नुकसान (उदाहरण के लिए, पत्र और कागज का एक टुकड़ा);
- दृष्टि में तेज कमी (बाद के चरणों में);
- प्रकाश संवेदनशीलता में वृद्धि।
आज तक, मोतियाबिंद को ठीक करने का एकमात्र तरीका है - सर्जरी, जिसके दौरान लेंस को प्रत्यारोपण से बदल दिया जाता है।
दृष्टिवैषम्य
एमेट्रोपिया के रूपों में से एक, जिसमें आंख का प्राकृतिक (गोलाकार) आकार गड़बड़ा जाता है। रोग या तो जन्मजात (लेंस और कॉर्निया की संरचनात्मक विशेषताएं) या अधिग्रहित (आघात, सर्जरी) हो सकता है।
कॉर्निया की वक्रता के कारण निम्नलिखित लक्षण प्रकट होते हैं:
- धुंधलापन, छवि का विरूपण;
- लगातार आंखों में खिंचाव, जिसके परिणामस्वरूप उनकी तेजी से थकान होती है;
- सरदर्द;
- दृष्टि में कमी और मायोपिया का विकास।
दृष्टिवैषम्य का उपचार विशेष लेंस वाले चश्मे की मदद से किया जा सकता है, जिसकी बदौलत मस्तिष्क विकृत छवि के अनुकूल हो सकता है, और सर्जिकल हस्तक्षेप (लेजर सुधार, एक टॉरिक इंट्रोक्युलर लेंस का आरोपण) द्वारा।
तिर्यकदृष्टि
आंखों के दृश्य अक्षों की गैर-समानांतरता या विषमता की विशेषता वाली बीमारी। देखने में ऐसा लगता है कि कोई व्यक्ति एक ही समय में अलग-अलग दिशाओं में देख रहा है। आंकड़ों के अनुसार, पृथ्वी पर सभी बच्चों में से 2% बच्चे स्ट्रैबिस्मस से पीड़ित हैं।
इसके कारण विकसित हो सकते हैं:
- जन्म सहित विभिन्न चोटें;
- संक्रमण;
- बच्चों में दृश्य स्वच्छता का पालन न करना;
- मजबूत मनोवैज्ञानिक और शारीरिक तनाव।
स्ट्रैबिस्मस के लक्षणों को कम करने वाले विशेष चश्मा पहनकर उपचार किया जाता है। इसके अलावा, विशेष व्यायाम निर्धारित किए जा सकते हैं जो अस्वस्थ आंख की मांसपेशियों पर भार डालते हैं। कुछ मामलों में, सर्जरी की जाती है।
जौ (या होर्डियोलम)
पलक के किनारे पर स्थित बाल कूप या वसामय ग्रंथि में एक प्युलुलेंट भड़काऊ प्रक्रिया। सूजन एक संक्रमण के कारण होती है, आमतौर पर स्टैफिलोकोकस ऑरियस। आप नीचे दी गई तस्वीर में देख सकते हैं कि जौ कैसा दिखता है।
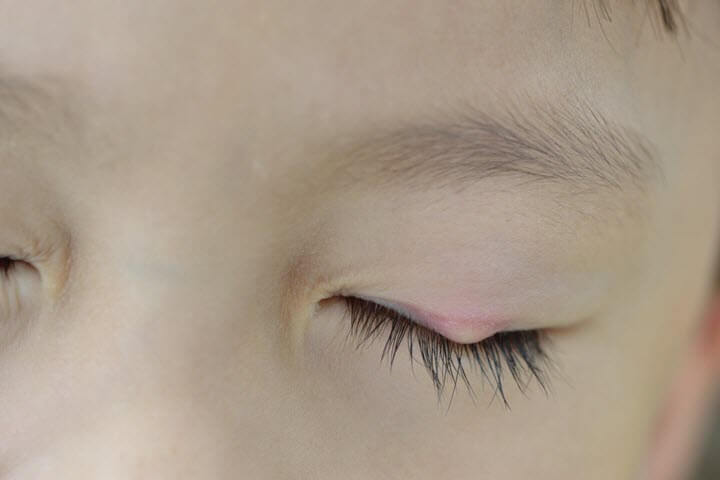
लक्षण:
- पलकों की सूजन या सूजन;
- पलकों का नुकसान;
- हवा और धूल के प्रति मजबूत संवेदनशीलता;
- प्रकाश संवेदनशीलता में वृद्धि;
- पलकें (क्रस्ट, तराजू) पर विभिन्न संरचनाएं।
जौ का इलाज काफी आसान है। सबसे प्रभावी उपचार साधारण उबले हुए पानी पर आधारित एक गर्म सेक माना जाता है। कभी-कभी एंटीबायोटिक्स निर्धारित किए जा सकते हैं, लेकिन डॉक्टर इस बीमारी के इलाज में उनकी प्रभावशीलता पर सहमत नहीं हैं। यदि उपचार विफल हो जाता है, तो सर्जरी (सुई या जल निकासी का उपयोग करके) की जाती है।
आँख आना
यह पतले पारदर्शी ऊतक (कंजंक्टिवा) की सूजन है जो पलक की आंतरिक सतह और प्रोटीन झिल्ली के दृश्य भाग को रेखाबद्ध करती है। सूजन एलर्जी या संक्रमण के कारण हो सकती है।
लक्षण:
- प्रोटीन झिल्ली की लाली;
- पलकों पर पपड़ी (जीवाणु संक्रमण के साथ);
- आंखों से निर्वहन;
- पलकों की सूजन और मोटा होना (वायरल नेत्रश्लेष्मलाशोथ के साथ);
- खुजली (एलर्जी नेत्रश्लेष्मलाशोथ)।
उपचार नेत्रश्लेष्मलाशोथ के रूप पर निर्भर करता है। यह कोल्ड कंप्रेस, ड्रॉप्स, एंटी-इंफ्लेमेटरी स्टेरॉयड दवाओं की नियुक्ति, एंटीबायोटिक्स युक्त मलहम हो सकता है।
ब्लेफेराइटिस
यह पलकों की सबसे आम सूजन संबंधी बीमारियों में से एक है। रोग दृश्य तीक्ष्णता को प्रभावित नहीं करता है और संक्रामक नहीं है। आंकड़ों के अनुसार, वृद्ध लोगों को ब्लेफेराइटिस होने की सबसे अधिक आशंका होती है।
बीमारी के दौरान, पलक लाल हो जाती है, आंख में "धब्बेदार" की भावना होती है, और प्रकाश संवेदनशीलता बढ़ सकती है। पलकों में खुजली होने लगती है, जलन होने लगती है, आंखों के कोनों में डिस्चार्ज दिखाई देने लगता है। नीचे दी गई तस्वीर में आप स्पष्ट रूप से देख सकते हैं कि ब्लेफेराइटिस कैसा दिखता है।
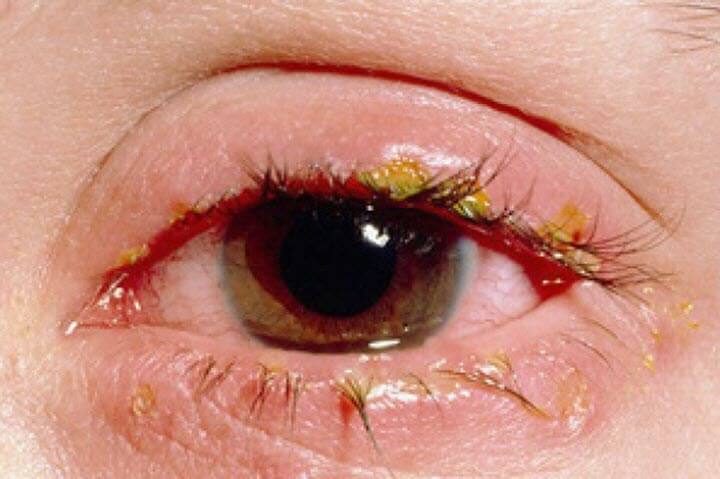
- पलक ग्रंथियों को गर्म करने वाले गर्म सेक। एक सेक बनाने के लिए, आपको एक कॉटन बॉल को गर्म पानी में गीला करना होगा और 7-8 मिनट के लिए पलकों पर लगाना होगा।
- नियमित पलक स्वच्छता।
- जीवाणुरोधी मरहम (उदाहरण के लिए, बैकीट्रीटेड)।
रेटिना अलग होना
यह प्रक्रिया अक्सर आंखों की चोटों, डायबिटिक रेटिनोपैथी, हाई मायोपिया, इंट्राओकुलर ट्यूमर के परिणामस्वरूप होती है।
लक्षण:
- चमक, तारे, चिंगारी, आदि। दृष्टि में;
- देखने के क्षेत्र में कमी;
- मक्खियों, डॉट्स, आंखों के सामने धब्बे;
- वस्तुओं के आकार की विकृति;
- दृश्य तीक्ष्णता में कमी।
आज, रेटिना टुकड़ी के लिए कई उपचार हैं। एक नियम के रूप में, प्रत्येक रोगी के लिए एक व्यक्तिगत दृष्टिकोण किया जाता है और किसी विशेष व्यक्ति की विशेषताओं के आधार पर विधि का चयन किया जाता है।
इलेक्ट्रोफिलमिया विभिन्न स्रोतों (सूर्य, बिजली, दीपक, फ्लैश, आदि) से पराबैंगनी विकिरण से आंखों की क्षति है। पराबैंगनी प्रकाश के लंबे समय तक संपर्क में रहने से कॉर्निया में सूजन आ जाती है।
रोगी की शिकायतें:
- आंख में एक "धब्बेदार" की अनुभूति;
- लालपन;
- फाड़;
- दर्दनाक संवेदनाएं;
- दृष्टि का बिगड़ना।
उपचार मॉइस्चराइजिंग मलहम या जैल के साथ दर्द से राहत के साथ शुरू होता है। संक्रमण के जोखिम को कम करने के लिए, जीवाणुरोधी बूंदों या मलहम निर्धारित किए जाते हैं।



