मोतियाबिंद लेंस की पारदर्शिता (आंशिक या पूर्ण) का उल्लंघन है। यह 45 वर्ष से अधिक उम्र के लोगों में अपेक्षाकृत आम है। यह परिधि से केंद्र तक दृश्य तीक्ष्णता में कमी की विशेषता है।
ICD-10 कोड: लेंस के रोग (H25-H28)
मोतियाबिंद क्या है?
मोतियाबिंद को स्थान के आधार पर वर्गीकृत किया जाता है:
फोटो में मोतियाबिंद के प्रकार: 1 - पूर्वकाल ध्रुवीय, 2 - आंचलिक, 3 - चमकती रोशनी में आंचलिक, 4 -
प्रारंभिक बूढ़ा, 5 - चमकती रोशनी में प्रारंभिक बूढ़ा, 6 - अपरिपक्व बूढ़ा, 7 - परिपक्व बूढ़ा, 8 - निमिष, 9 - माध्यमिक
- पूर्वकाल ध्रुवीय;
- पीछे ध्रुवीय;
- राज्याभिषेक;
- कॉर्टिकल;
- परमाणु;
- कुल;
- ज़ोनुलर;
इसके अलावा, मोतियाबिंद में विभाजित हैं प्राकृतिकमोतियाबिंद (वंशानुगत) और अधिग्रहीत(बूढ़ा, दर्दनाक)।
लक्षण
रोग के पाठ्यक्रम की 4 अवधियाँ हैं:
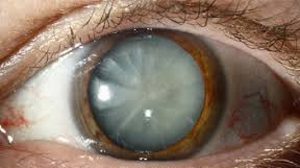
1. शुरुआती
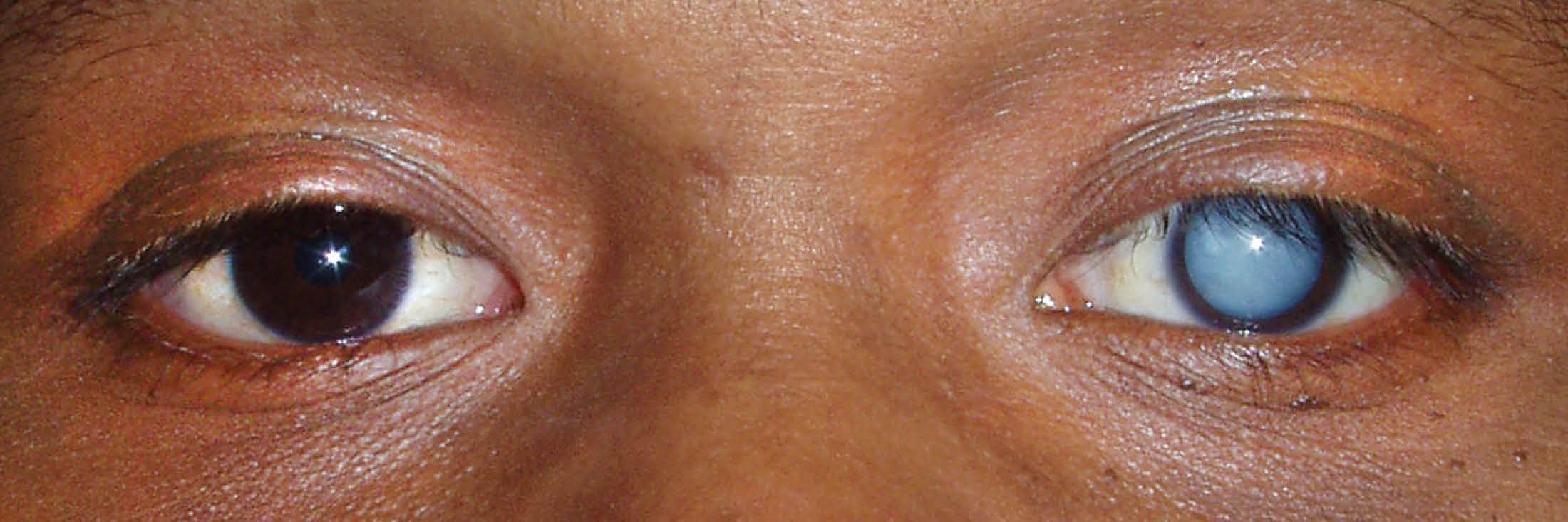
रोगी के लिए अस्वस्थता अगोचर रूप से विकसित होती है। रोगी अपनी आंखों के सामने एक घूंघट की शिकायत करता है, जलती हुई वस्तुओं की दोहरी दृष्टि (चाँद, कार की हेडलाइट्स) उड़ जाती है। आंख की जांच करते समय, इसकी काली पृष्ठभूमि के खिलाफ एक फैली हुई पुतली के साथ, भूरे रंग की स्पोक-जैसी अस्पष्टताएं ध्यान देने योग्य होती हैं।
अपारदर्शिता के शीर्ष केंद्र की ओर निर्देशित होते हैं, और आधार - परिधि की ओर। परिधि के चारों ओर लेंस की अपारदर्शिता दृश्य तीक्ष्णता को ख़राब नहीं करती है। होने के कारण यह अवधिस्पर्शोन्मुख है, और रोगी दृश्य हानि का निरीक्षण नहीं करता है।
यह चरण एक महीने से लेकर कई वर्षों तक रहता है।
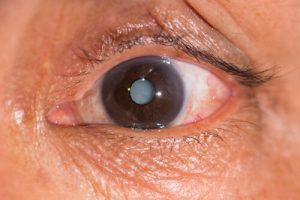
2. अपरिपक्व (सूजन)
इस स्तर पर, रोगी दृश्य तीक्ष्णता में अप्रत्याशित कमी की शिकायत करते हैं। रोगी की आंख की जांच करते समय, यह ध्यान देने योग्य है कि लेंस बड़ा हो गया है, मोटा हो गया है और पुतली के क्षेत्र में स्थित है, इसमें एक धूसर-सफेद रंग है जिसमें एक पियरलेसेंट टिंट है। फिर भी, कुछ जगहों पर लेंस स्वयं अभी भी पारदर्शिता बनाए रखता है, यही वजह है कि पार्श्व रोशनी में, यह अनुमति है कि आईरिस से लेंस की बादल परतों पर चंद्रमा जैसी छाया गिरती है।
यह चरण लंबे समय तक चल सकता है, और फिर अगले पर जा सकता है।
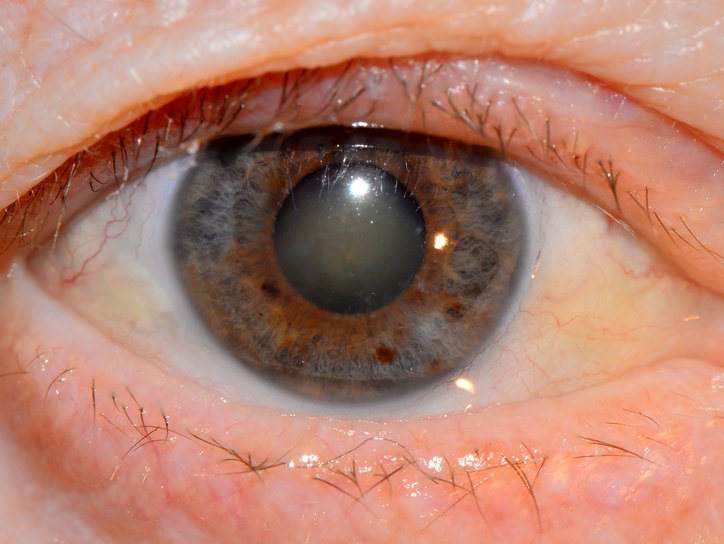
3. परिपक्व
इस स्तर पर, लेंस का पूर्ण फैलाना बादल होता है। रोगी वस्तुओं को बिल्कुल नहीं देखता है, केवल प्रकाश स्रोतों की दिशा को पहचानने में सक्षम होता है, क्योंकि प्रकाश की धारणा बनी रहती है। इस स्तर पर, सर्जिकल हस्तक्षेप किया जाता है। हालांकि, अगर लेंस को नहीं हटाया जाता है, तो इस चरण से मोतियाबिंद अगले चरण में चला जाता है।
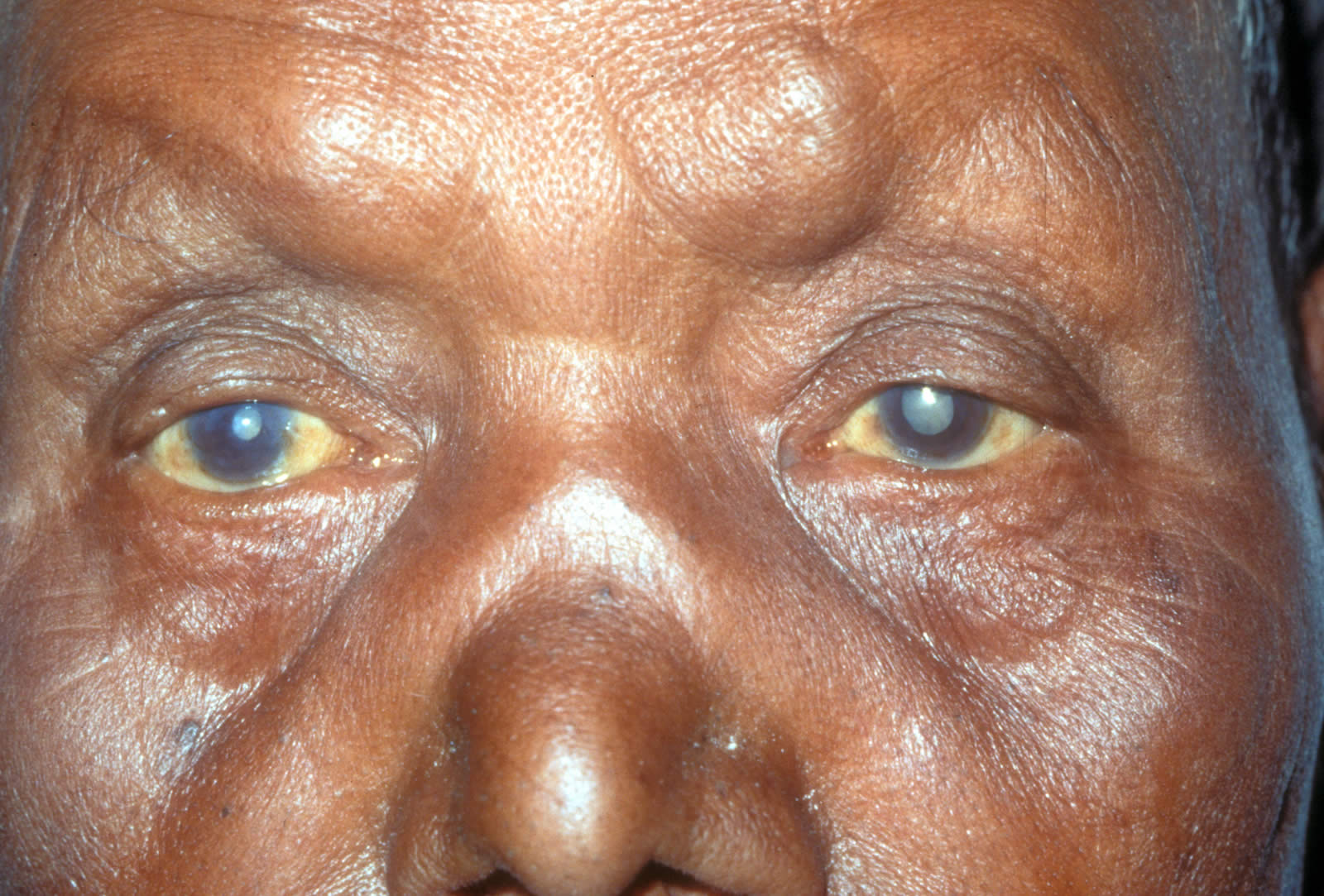
4. ओवररिप
 अधिक पके मोतियाबिंद का रोगी
अधिक पके मोतियाबिंद का रोगी लेंस का घना प्रांतस्था धीरे-धीरे द्रवीभूत हो जाता है और एक दूधिया द्रव्यमान में बदल जाता है, जिसके अंदर लेंस का आधार तैरता है।
लेंस घटता है, आंख का पूर्वकाल कक्ष गहरा होता है, और परितारिका कांपती है। रोगी की दृष्टि 0% है।
ये प्रक्रियाएं अपरिवर्तनीय हैं। इस स्तर पर, जटिलताएं उत्पन्न हो सकती हैं: में वृद्धि इंट्राऑक्यूलर दबाव, लेंस कैप्सूल का टूटना।
कारण
इस बीमारी के कारण हो सकते हैं: मधुमेह मेलिटस, उच्च मायोपिया, व्यावसायिक रोग, विकिरण चिकित्सा।
निदान
मोतियाबिंद का निदान मुख्य 2 विधियों में निहित है:
- दृश्य तीक्ष्णता का निर्धारण।
- ललाट और पार्श्व अनुमानों में ऑप्थल्मोस्कोपी।
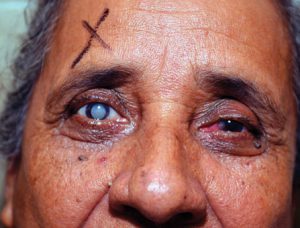
 ऑप्थाल्मोस्कोपी द्वारा मोतियाबिंद का निदान
ऑप्थाल्मोस्कोपी द्वारा मोतियाबिंद का निदान इलाज
मोतियाबिंद के मामले में, रोगी को समय पर लेंस को तुरंत बाहर निकालने और इसे कृत्रिम लेंस से बदलने के लिए भेजना आवश्यक है। हालांकि, उपचार प्रत्येक चरण में अलग होता है।
प्रारंभिक और अपरिपक्व अवस्था में, रूढ़िवादी चिकित्सा की जाती है (आँख की दवा: क्विनैक्स, कटाक्रोम)। वे लंबे समय तक दिन में 2 बार 1-2 बूंदें लिखते हैं।
 मोतियाबिंद के शुरुआती लक्षणों के लिए आई ड्रॉप
मोतियाबिंद के शुरुआती लक्षणों के लिए आई ड्रॉप मोतियाबिंद के परिपक्व चरण में, वास्तविक ऑपरेशन किया जाता हैलेंस को हटाने के लिए और उसके स्थान पर एक कृत्रिम लेंस स्थापित करने के लिए। ऑपरेशन दिए गए चरण में किया जाता है, क्योंकि अधिक पके होने पर जटिलताओं का खतरा अधिक होता है।
मोतियाबिंद के एक परिपक्व चरण के साथ, एक खुला निष्कर्षण किया जाता हैमोतियाबिंद, या आंख का गहरा जुड़ाव।
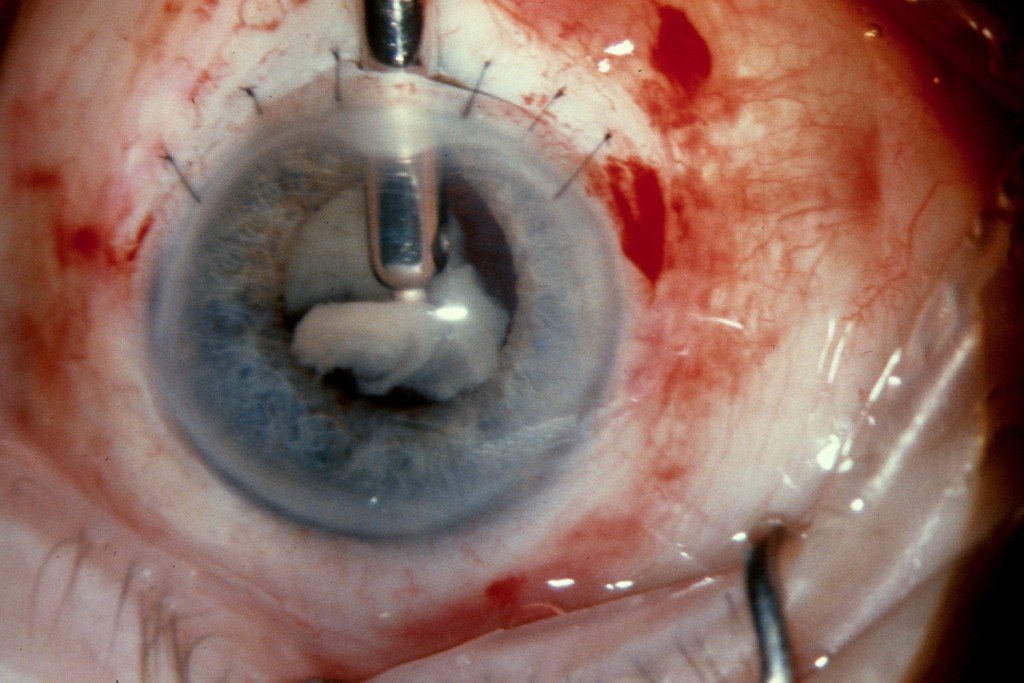 मोतियाबिंद ऑपरेशन
मोतियाबिंद ऑपरेशन पूर्वानुमान
लेंस बदलने के लिए समय पर ऑपरेशन के बाद रोग का निदान रोगी के लिए बेहद अनुकूल है। पहले दिन से रोगी दृष्टि में सुधार को नोट करता है। दृश्य तीक्ष्णता 15 दिनों के भीतर बहाल हो जाती है। इसके अलावा, यदि आवश्यक हो, तो सर्वोत्तम दृश्यता के लिए चश्मा उठाना संभव है।
हालांकि, इस समय के दौरान, संभावित जटिलताओं को खत्म करने के लिए, रोगी को अपनी आंखों को संभावित चोटों से बचाना चाहिए, इससे बचना चाहिए संक्रामक रोगऔर खेल खेल रहे हैं। आंख के श्लेष्म झिल्ली की लाली के मामले में, नेत्र रोग विशेषज्ञ के लिए एक आपातकालीन यात्रा।
जटिलताओं
रोगी दुर्लभ है, हालांकि, ग्लूकोमा का एक तीव्र हमला हो सकता है, जो आंख और सिर में दर्द के साथ होता है, कभी-कभी मतली, उल्टी, चेतना की हानि तक।
इसके अलावा, सामान्य जटिलताओं की संभावना है:
- हाइपोटेंशन;
- उच्च रक्तचाप से ग्रस्त संकट;
- मस्तिष्क परिसंचरण का विकार;
- तीव्र मूत्र प्रतिधारण;
- मानसिक विकार;
- अन्य आपातकालीन स्थितियां।
यदि वे होते हैं, तो आपको तुरंत एक नेत्र रोग विशेषज्ञ की मदद लेनी चाहिए।
प्रोफिलैक्सिस
मोतियाबिंद की रोकथाम के लिए, वर्ष में 2 बार विटामिन ए, ई, बी, पी का एक कोर्स पीना आवश्यक है। साथ ही, आंखों की चोटों से बचें, धूप वाले दिन और धूमिल दिन दोनों में धूप का चश्मा पहनें, और प्रोटीन का पालन करें आहार।
45 वर्ष से अधिक उम्र के लोगों में मोतियाबिंद अपेक्षाकृत आम है। और आधुनिक चिकित्सा के साथ, नेत्र रोग विशेषज्ञों द्वारा 15 मिनट में लेंस रिप्लेसमेंट सर्जरी की जाती है, और आमतौर पर इसमें कोई जटिलता नहीं होती है। ऑपरेशन के 2 घंटे बाद मरीज घर जा सकता है।
हालांकि यह बीमारी खतरनाक है, लेकिन इसके बेहद फायदेमंद परिणाम हैं। ऑपरेशन के परिणामस्वरूप, रोगी अपनी दृष्टि 80% तक ठीक कर सकते हैं। जो काफी अच्छा है, इस तथ्य के बावजूद कि ऑपरेशन से पहले दृष्टि 0% थी।
के साथ संपर्क में
मोतियाबिंद एक नेत्र रोग है जो लेंस के पदार्थ और कैप्सूल की स्थिति में परिवर्तन की विशेषता है, मुख्य रूप से अस्पष्टता। रोगों के अंतर्राष्ट्रीय वर्गीकरण के अनुसार: मोतियाबिंद ICD 10। रोगों और रोग स्थितियों पर सांख्यिकीय आंकड़ों का यह संग्रह दुनिया के अग्रणी देशों का मुख्य स्वास्थ्य दस्तावेज है।
मोतियाबिंद दृष्टि हानि अंतर्निहित कारण और संबंधित रोग परिवर्तनों के आधार पर समय के साथ तेजी से या धीरे-धीरे कम हो सकती है।
रोग वर्गीकरण
मोतियाबिंद किसी भी उम्र में हो सकता है, यहां तक कि बच्चों और नवजात शिशुओं में भी। एक वृद्ध वयस्क आंखों की सामान्य स्थिति में परिवर्तन के प्रति अधिक संवेदनशील होता है।
आईसीडी रोग कोड में एक विशेष प्रकार के घाव में निहित कुछ संख्यात्मक और वर्णानुक्रमिक पदनाम होते हैं। उदाहरण के लिए, H28.0 एक मधुमेह मोतियाबिंद है, और H26.1 एक दर्दनाक मोतियाबिंद है। ऐसा डेटा रोगी के मेडिकल रिकॉर्ड में दर्ज किया जाता है। नेत्र विकृति वाले रोगियों में से एक तिहाई मोतियाबिंद ICD 10 के रोगी हैं और दृष्टि के अंगों पर सभी ऑपरेशनों में से लगभग आधे मोतियाबिंद को हटाने के लिए सर्जिकल हस्तक्षेप हैं।
रोगों के नैदानिक वर्गीकरण के अनुसार, मोतियाबिंद को उत्पत्ति के समय के अनुसार दो समूहों में विभाजित किया जाता है:
- अधिग्रहित (बीमारी हमेशा दृष्टि की स्थिति को खराब करती है);
- जन्मजात (रोग प्रक्रिया की सापेक्ष स्थिरता)।
मोतियाबिंद की उत्पत्ति के कारण, एक निश्चित वर्गीकरण भी है:
- दर्दनाक (आंखों को चोट या आघात, अंतर्विरोध);
- आयु (शरीर में वृद्धावस्था में परिवर्तन के कारण ऊतक ट्राफिज्म का उल्लंघन);
- विकिरण (विकिरण क्षति);
- प्रणालीगत रोगों का एक परिणाम (मधुमेह मेलेटस, हार्मोनल विकार, और अन्य);
- विषाक्त (रासायनिक क्षति);
- जटिल (सहवर्ती रोगों का परिग्रहण या मौजूदा घाव की जटिलता)।

नेत्र रोगों के उपचार और रोकथाम के लिए, हमारे पाठक रूस में अग्रणी नेत्र रोग विशेषज्ञों और नेत्र रोग विशेषज्ञों द्वारा अनुशंसित तेज और गैर-सर्जिकल उपचार की विधि का उपयोग करते हैं, जिन्होंने फार्मास्युटिकल अराजकता का विरोध करने का फैसला किया और एक दवा प्रस्तुत की जो वास्तव में ठीक हो जाती है! हम इस तकनीक से परिचित हुए और इसे आपके ध्यान में लाने का फैसला किया।
इसके अलावा, नैदानिक वर्गीकरण में मोतियाबिंद की परिपक्वता की डिग्री के अनुसार, लेंस की मैलापन के स्थान के अनुसार, रूपात्मक विशेषताओं और मोतियाबिंद के आकार (झिल्लीदार, मार्सुपियल, स्तरित और अन्य प्रकार) के अनुसार विभाजन शामिल हैं।
नैदानिक और चिकित्सीय उपाय
यदि मोतियाबिंद के पहले लक्षण पाए जाते हैं - चकाचौंध, धब्बे, आंखों में कोहरा या अन्य समझ से बाहर की स्थिति, तो आपको सलाह के लिए डॉक्टर से परामर्श करना चाहिए। विशेष उपकरणों का उपयोग करके विशेष चिकित्सा संस्थानों में परीक्षा आयोजित की जानी चाहिए।
सहवर्ती रोगों की पहचान करने या उन्हें बाहर करने के लिए अतिरिक्त प्रकार की परीक्षा (नैदानिक परीक्षण, एमआरआई, सीटी) निर्धारित की जा सकती है।
यह जानना महत्वपूर्ण है कि उपचार जटिल है और लगभग सभी मामलों में इसकी आवश्यकता होती है। शल्य चिकित्सा संबंधी व्यवधानएक अस्पताल की स्थापना में।
पश्चात की अवधि अपेक्षाकृत कम है और रोग का निदान काफी अनुकूल है। यदि डॉक्टर की सिफारिशों का पालन किया जाता है, तो कोई जटिलता नहीं है। विशेषज्ञों के लिए समय पर रेफरल जटिलताओं के जोखिम को कम करता है।
आँखों की समस्या को कैसे भूले ?
क्या आपने कभी दृष्टि समस्याओं का अनुभव किया है? इस तथ्य को देखते हुए कि आप इस लेख को पढ़ रहे हैं, आप या आपके प्रियजनों ने इसका सामना किया है। और आप पहले से जानते हैं कि यह क्या है:
- जब एक आंख में दृष्टि तेजी से बिगड़ती है;
- एक काले पर्दे की आंखों के सामने महसूस करना, जो दृष्टि के क्षेत्र के कुछ हिस्से को ढकता है;
- आंख में तेज दर्द, लाली, धुंधली दृष्टि;
- धुंधली, छवि की अस्पष्टता;
- आंखों के सामने काले धब्बे, आंशिक बादल छाना, धूमिल या धुंधला महसूस होना;
- जलती हुई सनसनी, किरकिरा आंखें, सनसनी विदेशी शरीर, लैक्रिमेशन या, इसके विपरीत, सूखापन की भावना;
- आँखों के सामने तैरती मक्खियाँ...
निश्चित रूप से आपने दवाओं, बूंदों, इंजेक्शनों, डॉक्टरों, परीक्षाओं का एक गुच्छा आज़माया है, और जाहिर है, उपरोक्त में से किसी ने भी आपकी मदद नहीं की है ... और इसके लिए एक स्पष्टीकरण है: फार्मासिस्टों के लिए काम करना लाभदायक नहीं है उत्पाद, क्योंकि वे ग्राहकों को खो देंगे! इसी के खिलाफ रूस के प्रमुख नेत्र रोग विशेषज्ञों और नेत्र रोग विशेषज्ञों ने संयुक्त रूप से विरोध किया, जो लंबे समय से प्रसिद्ध लोगों के बीच पेश किया गया था। प्रभावी उपायआंखों की समस्याओं से, जो इलाज करती है, और न केवल गंभीर लक्षणों को कम करती है!
मोतियाबिंद- लेंस के पदार्थ या कैप्सूल की आंशिक या पूर्ण अस्पष्टता, जिसके कारण दृश्य तीक्ष्णता में लगभग पूर्ण हानि तक कमी हो जाती है। आवृत्ति... सभी मामलों में सेनील मोतियाबिंद 90% से अधिक के लिए जिम्मेदार है। 52-62 वर्ष - 5% लोग। 75-85 वर्ष - 46% में दृश्य तीक्ष्णता (0.6 और नीचे) में उल्लेखनीय कमी आई है। 92% में मोतियाबिंद के शुरुआती चरणों का पता लगाया जा सकता है। घटना: 2001 में प्रति 100,000 जनसंख्या पर 320.8
रोगों के अंतर्राष्ट्रीय वर्गीकरण के लिए कोड ICD-10:
- ई74.2
कारण
एटियलजि... बूढ़ा मोतियाबिंद .. लंबे समय तक (जीवन भर) लेंस के तंतुओं की परतों के बढ़ने से लेंस के नाभिक का संघनन और निर्जलीकरण होता है, जिससे दृष्टि बिगड़ती है .. उम्र के साथ, पारदर्शिता के लिए आवश्यक जैव रासायनिक और आसमाटिक संतुलन में परिवर्तन होते हैं। लेंस का; लेंस के बाहरी तंतु हाइड्रेट होते हैं और बादल बन जाते हैं, जिससे दृष्टि क्षीण हो जाती है। अन्य प्रकार .. लेंस प्रोटीन के वितरण में स्थानीय परिवर्तन, जिससे प्रकाश का प्रकीर्णन होता है और लेंस के बादल के रूप में प्रकट होता है .. लेंस कैप्सूल में चोट लगने से लेंस में जलीय हास्य का प्रवेश होता है, लेंस पदार्थ में बादल और सूजन होती है .
जोखिम। 50 से अधिक उम्र। मधुमेह मेलेटस, हाइपोपैरथायरायडिज्म, यूवाइटिस, प्रणालीगत रोगों की उपस्थिति संयोजी ऊतक... लेंस की चोटें। मोतियाबिंद हटाने का इतिहास (द्वितीयक मोतियाबिंद)।
चरण। आरंभिक चरण- पच्चर के आकार की अपारदर्शिता लेंस के परिधीय भागों के प्रांतस्था की गहरी परतों में स्थित होती है, धीरे-धीरे इसके भूमध्य रेखा के साथ विलीन हो जाती है, प्रांतस्था के अक्षीय भाग की ओर और कैप्सूल की ओर बढ़ जाती है। अपरिपक्व (सूजन) चरण - अस्पष्टता लेंस प्रांतस्था के केवल एक हिस्से पर कब्जा कर लेती है; इसके जलयोजन के संकेत देखे जाते हैं: लेंस की मात्रा में वृद्धि, आंख के पूर्वकाल कक्ष की गहराई में कमी, कुछ मामलों में, IOP में वृद्धि। परिपक्व अवस्था - अस्पष्टता लेंस की सभी परतों पर कब्जा कर लेती है, दृष्टि प्रकाश की धारणा तक कम हो जाती है। अतिवृष्टि बूढ़ा मोतियाबिंद के विकास का अंतिम चरण है, जो बादलों के लेंस के निर्जलीकरण, इसकी मात्रा में कमी, कैप्सूल के संघनन और अध: पतन की विशेषता है।
एटियलजि द्वारा वर्गीकरण
जन्मजात
अधिग्रहित .. सेनील - लेंस के पदार्थ में डिस्ट्रोफिक प्रक्रियाएं। वृद्ध मोतियाबिंद के प्रकार ... स्तरित - अस्पष्टता परिपक्व नाभिक की सतह और लेंस के भ्रूणीय नाभिक की पूर्वकाल सतह के बीच स्थित होती है ... दूध (ब्लिंकिंग मोतियाबिंद) की विशेषता अपारदर्शी कोर्टिकल परतों के परिवर्तन से होती है। एक दूधिया सफेद तरल में लेंस पदार्थ; स्थिति बदलने पर लेंस का केंद्रक गति करता है नेत्रगोलक... भूरा मोतियाबिंद (बर्ल्या मोतियाबिंद) लेंस नाभिक के फैलाना बादल और स्केलेरोसिस के क्रमिक विकास की विशेषता है, और फिर विभिन्न रंगों के भूरे रंग के अधिग्रहण के साथ इसकी कॉर्टिकल परतों के बादल, काले रंग तक ... परमाणु मोतियाबिंद लेंस नाभिक के फैलाना सजातीय अस्पष्टता की विशेषता है ... पश्च कैप्सुलर मोतियाबिंद - अस्पष्टता कांच पर ठंढ जमा के रूप में पश्च कैप्सूल के मध्य भागों में स्थित है .. सहवर्ती विकृति की पृष्ठभूमि के खिलाफ उत्पन्न होने वाला मोतियाबिंद - मधुमेह, हाइपोपैरैथायरायडिज्म की पृष्ठभूमि के खिलाफ, प्रणालीगत संयोजी ऊतक रोग, नेत्र रोग (ग्लूकोमा, मायोपिया, यूवाइटिस, मेलेनोमा, रेटिनोब्लास्टोमा), त्वचा रोग (डर्मेटोजेनिक), एचए (स्टेरॉयड) का लंबे समय तक सेवन .. कॉपर (लेंस चेलकोसिस) - पूर्वकाल उपकैप्सुलर मोतियाबिंद जो नेत्रगोलक में तांबे युक्त एक विदेशी शरीर की उपस्थिति में होता है, और लेंस में इसके लवण के जमा होने के कारण होता है; ऑप्थाल्मोस्कोपी के दौरान, सूरजमुखी के फूल जैसा दिखने वाला लेंस का एक बादल देखा जाता है .. मायोटोनिक - मायोटोनिक डिस्ट्रोफी वाले रोगियों में मोतियाबिंद, लेंस की सभी परतों की छोटी कई अपारदर्शिता की विशेषता .. विषाक्त - विषाक्त के संपर्क के परिणामस्वरूप मोतियाबिंद पदार्थ (उदाहरण के लिए, ट्रिनिट्रोटोल्यूइन, नेफ़थलीन, डाइनिट्रोफेनॉल, स्पुतिलोइड्स) .. दर्दनाक मोतियाबिंद - यांत्रिक प्रभाव, गर्मी के संपर्क में (अवरक्त विकिरण), बिजली का झटका (विद्युत), विकिरण (विकिरण), संलयन (संक्रमण मोतियाबिंद) ... रक्तस्रावी मोतियाबिंद - रक्त के साथ लेंस की संतृप्ति के कारण; शायद ही कभी देखा गया ... अंगूठी के आकार का मोतियाबिंद (फॉसियस मोतियाबिंद) लेंस कैप्सूल के पूर्वकाल भाग का एक बादल है, जो नेत्रगोलक के एक संलयन के बाद मनाया जाता है, इस पर परितारिका वर्णक के कणों के जमाव के कारण ... , प्रगति) ... रोसेट - पंखदार अस्पष्टता लेंस कैप्सूल के नीचे एक पतली परत में स्थित होती है जो इसके प्रांतस्था के किनारे के साथ होती है ... सब्लक्सेटेड - लेंस के सब्लक्सेशन के साथ .. माध्यमिक - मोतियाबिंद हटाने के बाद होता है; इस मामले में, लेंस के पीछे के कैप्सूल का एक बादल होता है, आमतौर पर इसे हटा दिए जाने पर छोड़ दिया जाता है ... सही (अवशिष्ट) - एक्स्ट्राकैप्सुलर मोतियाबिंद निष्कर्षण के दौरान आंख में छोड़े गए लेंस के तत्वों के कारण मोतियाबिंद ... झूठा मोतियाबिंद - पूर्वकाल सीमा प्लेट के बादल छा जाना कांच काइंट्राकैप्सुलर मोतियाबिंद निष्कर्षण के बाद सिकाट्रिकियल परिवर्तन के कारण।
उपस्थिति द्वारा वर्गीकरण।नीला - बादल वाला क्षेत्र नीले या हरे रंग का होता है। लेंसिकुलर - अपने कैप्सूल की पारदर्शिता बनाए रखते हुए लेंस का बादल। झिल्लीदार - लेंस अपारदर्शिता का फॉसी स्ट्रैंड्स में स्थित होता है, जो एक प्यूपिलरी झिल्ली की उपस्थिति की नकल करता है। कैप्सुलर - लेंस कैप्सूल की पारदर्शिता भंग होती है, लेकिन इसका पदार्थ नहीं। कंपकंपी - अतिपिछड़ा मोतियाबिंद, जिंक लिगामेंट के तंतुओं के अध: पतन के कारण लेंस के कंपन के साथ आंखों की गति होती है।
प्रगति की डिग्री के अनुसार वर्गीकरण।स्थिर (अक्सर जन्मजात, अस्पष्टता समय के साथ नहीं बदलती)। प्रगतिशील (लगभग हमेशा अधिग्रहित, समय के साथ लेंस अस्पष्टता बढ़ जाती है)।
लेंस पदार्थ में स्थानीयकरण द्वारा वर्गीकरण।कैप्सुलर। उपकैप्सुलर। कॉर्टिकल (पूर्वकाल और पश्च)। ज़ोनुलर। कप के आकार का। पूर्ण (कुल)।
लक्षण (संकेत)
नैदानिक तस्वीर
सामान्य लक्षण .. दृश्य तीक्ष्णता में दर्द रहित प्रगतिशील कमी .. आंखों के सामने एक घूंघट, वस्तुओं के आकार का विरूपण .. एक नेत्र परीक्षा से विभिन्न गंभीरता और स्थानीयकरण के लेंस के बादल का पता चलता है।
सेनील मोतियाबिंद .. प्रारंभिक - दृश्य तीक्ष्णता में कमी, लेंस पदार्थ की उपकैप्सुलर परतों का बादल .. अपरिपक्व - दृश्य तीक्ष्णता 0.05-0.1; लेंस की परमाणु परतों के बादल, पदार्थ की सूजन विकास को भड़का सकती है दर्द सिंड्रोमऔर माध्यमिक फैकोजेनिक ग्लूकोमा की उपस्थिति के कारण आईओपी में वृद्धि हुई .. परिपक्व - 0.05 से नीचे दृश्य तीक्ष्णता, पूरे लेंस का पूर्ण फैलाना बादल .. अधिक परिपक्व - लेंस पदार्थ का कमजोर पड़ना, रिक्तिका (तरल से भरी गुहा), लेंस की उपस्थिति मोती का रूप धारण कर लेता है।
एक परमाणु मोतियाबिंद के साथ, मायोपिया शुरू में मौजूदा प्रेस्बिओपिया (मायोपाइजिंग फास्क्लेरोसिस) की पृष्ठभूमि के खिलाफ होता है; रोगी पाता है कि वह चश्मे के बिना पढ़ने में सक्षम है, जिसे आमतौर पर रोगी ("दूसरी दृष्टि") द्वारा सकारात्मक रूप से माना जाता है। यह लेंस के जलयोजन के दौरान होता है प्रारंभिक मोतियाबिंद, जिससे इसकी अपवर्तक शक्ति में वृद्धि होती है।
निदान
प्रयोगशाला अनुसंधान।ग्लूकोज और कैल्शियम के लिए परिधीय रक्त का अध्ययन। एक विशेषता की उपस्थिति में आरएफ, एएनएटी और अन्य संकेतकों की परिभाषा के साथ जैव रासायनिक रक्त परीक्षण नैदानिक तस्वीर... तपेदिक का सक्रिय पता लगाना।
विशेष अध्ययन।दृश्य तीक्ष्णता और अपवर्तन का गुणात्मक मूल्यांकन; दृश्य तीक्ष्णता में स्पष्ट कमी के मामले में, अंतरिक्ष में उज्ज्वल प्रकाश के स्रोत के स्थानीयकरण को निर्धारित करने के लिए परीक्षण दिखाए जाते हैं। मधुमेह मेलेटस में संभावित हाइपरग्लेसेमिया लेंस पदार्थ में आसमाटिक परिवर्तन का कारण बन सकता है और शोध परिणामों को प्रभावित कर सकता है। रेटिना दृश्य तीक्ष्णता का निर्धारण (दृश्य वस्तुओं को देखने के लिए रेटिना की पृथक क्षमता, जबकि आंख के अपवर्तक मीडिया की स्थिति को ध्यान में नहीं रखा जाता है; निर्धारण लेजर विकिरण के एक निर्देशित बीम का उपयोग करके किया जाता है)। पोस्टऑपरेटिव दृश्य तीक्ष्णता का सटीक अनुमान लगाने के लिए इस तरह का अध्ययन अक्सर प्रीऑपरेटिव अवधि में किया जाता है। जब दृश्य तीक्ष्णता लेंस अपारदर्शिता की डिग्री से मेल नहीं खाती है, तो सहवर्ती विकृति का पता लगाने के लिए फ्लोरेसिन के साथ रेटिनल एंजियोग्राफी का संकेत दिया जाता है।
विभेदक निदान।कम दृश्य तीक्ष्णता के अन्य कारण सिकाट्रिकियल परिवर्तनों के कारण सतही कॉर्नियल अस्पष्टता हैं, ट्यूमर (रेटिनोब्लास्टोमा सहित, तत्काल आवश्यकता होती है) शल्य चिकित्सामेटास्टेसिस के उच्च जोखिम के कारण), रेटिनल डिटेचमेंट, रेटिनल स्कारिंग, ग्लूकोमा। बायोमाइक्रोस्कोपिक या ऑप्थाल्मोस्कोपिक परीक्षा दिखाया गया। बुजुर्गों में दृश्य हानि अक्सर तब होती है जब कई कारक परस्पर क्रिया करते हैं, उदाहरण के लिए, मोतियाबिंद और धब्बेदार अध: पतन, इसलिए, दृश्य तीक्ष्णता में कमी का कारण निर्धारित करते समय, किसी को केवल एक विकृति की पहचान करने तक सीमित नहीं किया जाना चाहिए।
इलाज
इलाज
लीड रणनीति।सेनील मोतियाबिंद .. प्रक्रिया धीरे-धीरे विकसित होती है, इसलिए आमतौर पर रोगी को यह नहीं पता होता है कि रोग संबंधी परिवर्तन कितने स्पष्ट हैं। गठित आदतों और कौशल की पृष्ठभूमि के खिलाफ, यहां तक \u200b\u200bकि लेंस के एक महत्वपूर्ण बादल को उम्र से संबंधित दृष्टि के प्राकृतिक कमजोर होने के रूप में माना जाता है। इसलिए रोगी को उसकी स्थिति के बारे में पूरी तरह से स्पष्टीकरण की आवश्यकता है .. प्रारंभिक चरण ऐसे साधनों का उपयोग है जो रोग प्रक्रिया की प्रगति को धीमा कर देते हैं, कभी-कभी मोतियाबिंद को स्थिर अवस्था में स्थानांतरित कर देते हैं। हालांकि, भविष्य में, लगभग हमेशा सर्जिकल उपचार (मोतियाबिंद निष्कर्षण) की आवश्यकता होती है। मधुमेह मोतियाबिंद के साथ, दवा एंटीडायबिटिक थेरेपी प्रक्रिया के विकास को धीमा कर सकती है, हालांकि, 0.1 से नीचे दृश्य तीक्ष्णता में कमी के साथ, यह दिखाया गया है शल्य चिकित्सा... हाइपोपैरथायरायडिज्म के साथ - चयापचय संबंधी विकारों में सुधार (कैल्शियम का प्रशासन, थायरॉयड हार्मोन की तैयारी), 0.1-0.2 से नीचे दृश्य तीक्ष्णता में कमी के साथ - सर्जिकल उपचार। अभिघातजन्य मोतियाबिंद के लिए रणनीति - चोट के 6-12 महीने बाद शल्य चिकित्सा उपचार; क्षतिग्रस्त ऊतक को ठीक करने के लिए देरी आवश्यक है। उवेल मोतियाबिंद - दवाएं जो रोग के विकास को धीमा कर देती हैं, मायड्रायटिक्स। अप्रभावीता और 0.1-0.2 से नीचे दृश्य तीक्ष्णता में गिरावट के साथ, सर्जिकल उपचार का संकेत दिया जाता है, केवल एक सक्रिय प्रक्रिया की अनुपस्थिति में किया जाता है। आहार। रोग के एटियलजि पर निर्भर करता है (मधुमेह के साथ - आहार संख्या 9; हाइपोथायरायडिज्म के साथ - प्रोटीन सामग्री में वृद्धि, वसा का प्रतिबंध और आसानी से पचने योग्य कार्बोहाइड्रेट)।
शल्य चिकित्सा।सर्जिकल उपचार के लिए मुख्य संकेत 0.1-0.4 से नीचे दृश्य तीक्ष्णता है। सर्जिकल उपचार के मुख्य प्रकार मोतियाबिंद के एक्स्ट्राकैप्सुलर निष्कर्षण या फेकमूल्सीफिकेशन हैं। इंट्राओकुलर लेंस इम्प्लांटेशन का प्रश्न व्यक्तिगत रूप से तय किया जाता है। मतभेद .. गंभीर दैहिक रोग (तपेदिक, कोलेजनोसिस, हार्मोनल विकार, मधुमेह मेलेटस के गंभीर रूप) .. सहवर्ती नेत्र विकृति (माध्यमिक असंबद्ध ग्लूकोमा, हेमोफथाल्मस, आवर्तक इरिडोसाइक्लाइटिस, एंडोफथालमिटिस, रेटिना टुकड़ी)। पोस्टऑपरेटिव देखभाल .. 10-12 दिनों के लिए दैनिक ड्रेसिंग के साथ एक पट्टी लागू करें .. पट्टी को हटाने के बाद 3-6 आर / दिन, जीवाणुरोधी, मायड्रायटिक दवाएं, एचए डालें .. 3-3.5 महीने के बाद टांके हटा दिए जाते हैं .. भारी भार उठाना वजन से बचा जाना चाहिए, कई हफ्तों के लिए झुकाव .. 2-3 महीनों में ऑप्टिकल सुधार निर्धारित है।
दवाई से उपचार(केवल एक नेत्र रोग विशेषज्ञ की नियुक्ति के द्वारा)। मोतियाबिंद के विकास को धीमा करने के लिए (लेंस के ट्राफिज्म में सुधार करने के लिए) - आई ड्रॉप्स: साइटोक्रोम सी + सोडियम सक्सिनेट + एडेनोसिन + निकोटीनैमाइड + बेंजालकोनियम क्लोराइड, एज़ापेंटेन।
अवलोकन।मोतियाबिंद की प्रगति के साथ, सर्जरी तक लेंस का उपयोग करके दृश्य तीक्ष्णता सुधार का उपयोग किया जाता है। वी पश्चात की अवधिवाचाघात के कारण उत्पन्न अमेट्रोपिया का सुधार दिखाया गया है। पोस्टऑपरेटिव दृश्य तीक्ष्णता में तेजी से बदलाव के कारण, लगातार परीक्षाएं और उचित सुधार आवश्यक हैं।
जटिलताएं।एक्सोट्रोपिया। फाकोजेनिक ग्लूकोमा।
पाठ्यक्रम और पूर्वानुमान।प्राथमिक नेत्र रोग और मोतियाबिंद निष्कर्षण की अनुपस्थिति में, रोग का निदान अनुकूल है। प्रगतिशील विकास से वस्तुनिष्ठ दृष्टि का पूर्ण नुकसान होता है।
सहवर्ती विकृति।एसडी. हाइपोपैरथायरायडिज्म। प्रणालीगत संयोजी ऊतक रोग। नेत्र रोग (मायोपिया, ग्लूकोमा, यूवाइटिस, रेटिनल डिटेचमेंट, रंजित अध: पतनरेटिना)।
आईसीडी-10। H25 सेनील मोतियाबिंद। H26 अन्य मोतियाबिंद।
आवेदन। गैलेक्टोसिमिया- गैलेक्टोसिमिया के रूप में जन्मजात चयापचय विकार, मोतियाबिंद का विकास, हेपेटोमेगाली, मानसिक मंदता। उल्टी और पीलिया विशेषता है। संभावित सेंसरिनुरल हियरिंग लॉस, हाइपोगोनैडोट्रोपिक हाइपोगोनाडिज्म, हेमोलिटिक एनीमिया। कारणगैलेक्टोकिनेस (230200, ईसी 2.7.1.6), गैलेक्टोसेपिमेरेज़ (* 230350, ईसी 5.1.3.2) या गैलेक्टोज की जन्मजात अपर्याप्तता - 1 - यूरिडिलट्रांसफेरेज़ फॉस्फेट (* 230400, ईसी 2.7.7.10)। आईसीडी-10। E74.2 गैलेक्टोज चयापचय के विकार


